Robert Whitaker, 2. mai 2020, Mad in America
Rapporten er oversatt av Mad in Norway.
Det har lenge vært grunn til å tro at antipsykotika bidrar til tidlig død hos «alvorlig psykisk syke», fordi de har mange negative virkninger på fysisk helse. I 2006 nådde bekymringen overskriftene etter en rapport fra National Association of State Mental Health Program Directors, som viste at mennesker som ble diagnostisert med schizofreni og andre «alvorlige» psykiske lidelser, i gjennomsnitt døde 25 år tidligere enn normalt.
Mens selvmord og ulykker er årsak til 35 til 40 prosent av denne overdødeligheten, kan nesten to tredjedeler tilskrives somatiske sykdommer som hjerte- og karsykdommer, diabetes og luftveisplager – og dette kan tenkes å komme av økt risiko grunnet negative virkninger av psykiatriske legemidler.
Tre år etter rapporten om tidlig død, publiserte Lancet en studie av finske forskere som konkluderte med at antipsykotika reduserer risiko for død. Etter denne artikkelen har forskergruppen fortsatt å publisere artikler med samme konklusjon, og minst to amerikanske studier har støttet deres funn. Denne forskningen har avstedkommet overskrifter som selger denne nyoppdagede fordelen med antipsykotika:
(«Antipsykotika ser ut til å halvere mortaliteten ved schizofreni«)
«Antipsykotika, stemningsstabiliserende og SSRI forverrer ikke, men REDUSERER, risiko for død hos voksne med psykiske lidelser.» Tweet av presidenten i American Psychiatric Association Jeffrey Lieberman, 29. august 2013
(“Bruk av antipsykotiske medikamenter bedrer forventet livslengde for personer med schizofreni»)
Denne nye påstanden har faktisk fått en fremskutt posisjon i kunnskapsgrunnlaget som siteres til støtte for langvarig bruk av antipsykotika. Andre argumenter for langvarig bruk av disse legemidlene har blitt svekket eller smuldret bort det siste tiåret, og dermed har dette nye funnet kommet på et beleilig tidspunkt for dem som promoterer slik behandling.
Psykiatrien har lenge anbefalt langvarig bruk av antipsykotika fordi det skal redusere risikoen for tilbakefall. Kort tid etter at USAs nasjonale folkehelsemyndighet Senter for sykdomskontroll og forebygging (CDC) ga ut rapporten om tidlig død blant «alvorlig psykisk syke», publiserte imidlertid Martin Harrow sin studie om langtidsresultater for pasienter diagnostisert med schizofreni. Her kunngjorde de at bedringsraten var åtte ganger høyere for pasienter som ikke var medisinert og at ved alle oppfølgingspunktene hadde denne gruppen mindre sannsynlighet for å lide av psykotiske symptomer. Etterpå har forskere i andre land rapportert lignende funn, med høyere bedringsrate for dem som ikke har brukt antipsykotika. Dette har stilt spørsmålstegn ved betydningen av tilbakefallstudiene som «evidens» til støtte for langvarig bruk av disse legemidlene.
Feltet har også blitt rystet av forskning som viser at antipsykotika forårsaker en reduksjon av hjernenvolumet, og at reduksjonen henger sammen med nedsatt kognitiv funksjon og forverring av negative symptomer (avflatning og likegyldighet).
Hvis det virkelig er god forskning bak påstanden om at antipsykotika reduserer dødeligheten, så ville det være et overbevisende argument for at pasientene fortsetter på disse legemidlene. I medisinen regnes et medikament som reduserer dødeligheten for en sykdom som en “effektiv” behandling. Dødelighet er bunnlinjen – selve hovedresultatet som brukes til å vurdere virkningen av for eksempel kreftbehandlinger.
Omvendt, hvis et legemiddel øker dødeligheten, gjør det – med samme type begrunnelse – skade. I så fall vil målet være å bruke legemidlene med forsiktighet og forsøke å begrense langvarig bruk.
Det som følger, er en gjennomgang av forskningslitteraturen om dødelighet ved antipsykotikabruk. Etter en rask oppsummering av «dødelighetsgapet» mellom «alvorlig psykisk syke» og befolkningen generelt, kommer en gjennomgang av forskning som støtter en konklusjon om at antipsykotika bidrar til tidlig død. Deretter følger en gjennomgang av studiene som nå siteres som evidens for at antipsykotika beskytter mot tidlig død.
Leserne kan avgjøre hvilken forskning han eller hun finner mest overbevisende.
Dødelighetsgapet
Beregningene som forskere ofte bruker for å vurdere tidlig død er «standardiserte dødelighetsgrader.» For eksempel kan forskere sammenligne dødeligheten blant personer som er diagnostisert med schizofreni med dødelighet i den generelle befolkningen over en tiårsperiode (med begge gruppene matchet etter alder og kjønn). Hvis det er dobbelt så mange dødsfall i schizofrenigruppen sammenlignet med befolkningen generelt, er den standardiserte dødeligheten (Standardized Mortality Ratio; SMR) 2,0. Hvis det er tre ganger så mange dødsfall, er SMR 3,0 og så videre.
Jo høyere SMR, jo større er «dødelighetsgapet» i form av tapte leveår på grunn av en sykdom eller lidelse.
I 2006, da «National Health Association of State Mental Health Program Directors» publiserte sin rapport, forstod man det slik at «dødelighetsgapet» hadde økt seg de siste årene. Faktisk har den standardiserte dødeligheten for alvorlig psykisk syke, sammenlignet med befolkningen generelt, blitt verre de siste 40 årene.
- I 2007 gjennomførte australske forskere en systematisk gjennomgang av publisert forskning om dødeligheten for schizofrenipasienter i 25 land. De fant at SMR for alle dødsårsaker steg fra 1,84 på 1970-tallet til 2,98 på 1980-tallet, og til 3,20 på 1990-tallet.
- I 2017 rapporterte britiske forskere at SMR for pasienter med bipolar lidelse hadde økt jevnt fra 2000 til 2014; en økning på 0,14 per år, mens SMR for pasienter med schizofreni hadde økt gradvis fra 2000 til 2010 (0,11 per år) og deretter raskere fra 2010 til 2014 (0,34 per år.) «Dødelighetsgapet mellom mennesker med bipolare lidelser og schizofreni, og befolkningen generelt øker,» skrev de.
Disse tallene for dødelighet ut fra alle årsaker beviser ikke at antipsykotika bidrar til dødelighetsgapet. Det er imidlertid bemerkelsesverdig at dødelighetsratene har blitt stadig verre i tidsperioden hvor det er brukt antipsykotika, og at forverringen ser ut til å fortsette i tidsperioden med atypiske antipsykotika. Dette er ikke det man forventer hvis antipsykotika beskytter mot tidlig død.
Det er også et annet spennende funn i 2007-rapporten fra australske forskere. De fant at i de tre tiårene de undersøkte var overdødeligheten høyere for pasienter med schizofreni i utviklede land ( SMR 2,79) enn i mindre utviklede land ( SMR 2.02). Dette er interessant fordi en studie fra WHO – Verdens helseorganisasjon – har funnet at bare en liten prosentandel av pasienter med schizofreni i utviklingsland i denne perioden ble behandlet jevnt med antipsykotika, mens i USA og andre utviklede land var kontinuerlig medisinering standard behandling. Det er tilsynelatende en sammenheng i disse dataene: Dødelighetsgapet er større i land som i sterkere grad baserer seg på antipsykotika.
Del I: Evidens for at antipsykotika fører til tidlig død
Bivirkninger av antipsykotiske medisiner
Første generasjons antipsykotika – klorpromazin, haloperidol og lignende – var kjent for å forårsake et bredt spekter av bivirkninger. De forårsaket særlig Parkinsonsymptomer (motorisk dysfunksjon), som på lang sikt ofte førte til tardive dyskinesier (TD). Forskere fant at TD hang sammen med en økt risiko for død ( SMR = 1,4).
I tillegg kommer andre kjente bivirkninger av disse stoffene, som fedme, dødelig blodpropp, arytmi, heteslag, hormonelle forstyrrelser, kramper og blodsykdommer. «De har ugunstige bivirkningsprofiler som kan påvirke alle fysiologiske systemer,» sa George Aranas, psykiater ved Medical University of South Carolina, i 1999.
Andregenerasjons antipsykotika som kom på markedet på midten av 1990-tallet, gjerne kalt “ atypiske ”, er også kjent for et bredt spekter av uønskede virkninger. Disse medikamentene kan ha mindre sannsynlighet for å gi Parkinsonsymptomer og tardive dyskinesier, men større sannsynlighet for å gi fedme, glukoseintoleranse, dyslipidemi og økt blodtrykk som, når de er opptrer sammen, kalles «metabolsk syndrom.»
Imidlertid kan det være litt misvisende å gruppere antipsykotika sammen som enten førstegenerasjons- eller andregenerasjons medisiner, ettersom bivirkningsprofilene til det enkelte medikamentet varierer sterkt, avhengig av hvilke nevrotransmittere de forstyrrer og hvor potente de er. Dette diagrammet viser bivirkningene forbundet med forstyrrelse av forskjellige nevrotransmittere i hjernen.
Forventede virkninger ut fra medikamentets blokade av ulike reseptorer
| Dopamin | Ekstrapyramidale symptomer, vektøkning, hormonelle virkninger, akatisi, tardive dyskinesier, økt prolaktin, seksuelle og reproduktive dysfunksjoner |
| Serotonin | Vektøkning, diabetes, økt appetitt |
| Histamin | Vektøkning, diabetes, trøtthet |
| Muskarin | Tørr munn, uskarpt syn, får ikke tisset, diabetes, hukommelsesproblemer, kognitive problemer, takykardi (hurtig puls), økt blodtrykk |
| Adrenerge | Ortostatisk hypotensjon (blodtrykksfall når man reiser seg til stående stilling), svimmelhet, besvimelse |
.
I en artikkel fra 2015 publisert i World Psychiatry, skrev Christopher Correll og medarbeidere at disse legemidlene øker risikoen for «hjerte-, luftveis-, gastrointestinale, hematologiske, muskel-, skjelett- og nyresykdommer.»
Dermed forårsaker både typiske og atypiske antipsykotika bivirkninger som kan forventes å øke risikoen for at brukerne vil dø av somatiske plager, og spesielt fra hjerte-, luftveis- og hormonsykdommer. I så fall bør denne økte risikoen for død vises i studier som beregner SMR-rater for disse sykdommene blant brukere av disse medikamentene.
Det er tre typer dødelighetsstudier å gjennomgå:
- Den første er studier som bruker store pasientdatabaser for å beregne dødelighet for somatiske sykdommer blant personer med alvorlig psykisk lidelse.
- Den andre er studier som bruker store pasientdatabaser for å vurdere virkningen av antipsykotika på dødeligheten blant pasienter uten psykiatrisk diagnose.
- Den tredje er en håndfull studier av mindre utvalg av psykotiske pasienter som vurderer om variasjoner i bruken av antipsykotika påvirket risikoen for å dø.
Overdødelighet blant alvorlig psykisk syke på grunn av somatiske sykdommer
Forskere har publisert varierende dødelighetsrater for personer med diagnosen schizofreni (eller for det noe bredere definerte ‘alvorlig psykisk lidelse’) for dødelighet av alle årsaker og for spesifikke sykdommer. Tabellen nedenfor beskriver SMR funn fra følgende studier :
- Rapporten fra National Health Association of State Mental Health Program Directors fra 2006 (Parks).
- Meta-analysen fra 2007 av australske forskere om dødelighet blant pasienter med schizofreni i 25 land (Saha).
- En rapport fra 2015 av Verdens helseorganisasjon om overdødelighet hos alvorlig psykisk syke (WHO).
- En artikkel fra 2015 som vurderte dødeligheten for 1,13 millioner Medicaid-mottakere diagnostisert med schizofreni i alderen 20 til 64, fra 2001 til 2007 (Olfson).
Overdødelighet hos mennesker med alvorlig psykisk lidelse
Standardisert dødelighetsrate
| Parks | Saha | WHO | Olfson | |
| Alle dødsårsaker | 2,0-3.0 | 2,98 | 2,5-3,0 | 3.7 |
| Hjerte-kar-sykdom | 2,3 | 2,01 | 2,0-3,0 | 3,6 |
| Hormonsykdom | 2,7 | 5,50 | 2,0-4,0 | 4,2 |
| Luftveissykdom | 3,2 | 4,01 | 2,0-5,0 | 7,0* |
.
To av disse studiene (Parks og Olfson ) kartla SMR- rater blant de med schizofreni og alvorlig psykisk syke i USA. To andre kartla globale SMR- rater for disse diagnostiske gruppene. Alle fire fant at alvorlig psykisk syke pasienter, hvorav en stor andel er foreskrevet antipsykotika, har to til fem ganger så stor risiko for å dø av somatiske sykdommer som befolkningen generelt.
Overdødeligheten på grunn av somatiske sykdommer blant alvorlig psykisk syke tilskrives ofte «sykdommen» eller deres usunne livsførsel, i motsetning til de negative effektene av antipsykotika. Likevel, selv om alvorlig psykisk syke – sett bort fra behandlingseffekter – ofte lider av dårlig fysisk helse, kan de negative effektene av antipsykotika fortsatt forventes å bidra til denne overdødeligheten.
Det finnes også en annen studie som gir innsikt i overdødelighet blant alvorlig psykisk syke på grunn av somatiske sykdommer.
I en rapport fra 2007, vurderte David Osborn og kolleger SMR-rater for koronar hjertesykdom (hjertekrampe og hjerteinfarkt) og slag blant alvorlig psykisk syke i Storbritannia, sammenlignet med den generelle befolkningen. Overdødeligheten falt med økende alder, noe som betyr at økt risiko var spesielt uttalt for yngre pasienter.
Overdødelighet på grunn av koronar hjertesykdom og slag i Storbritannia for mennesker med alvorlig psykisk lidelse
Standardisert dødelighetsrate
| 18-49 år | 50-75 år | Over 75 år | |
| Koronar hjertesykdom | 3,22 | 1,86 | 1,19 |
| Slag | 2,53 | 1,89 | 1,34 |
.
Økt dødelighet blant alle brukere av antipsykotika
I studiene sitert ovenfor, som forteller om tidlig død blant de som er diagnostisert med schizofreni og alvorlig psykisk syke, var det ikke noe mål på bruken av antipsykotika blant disse gruppene. Studiene beregnet ganske enkelt SMR- rater for en diagnostisk gruppe uten hensyn til behandlingen.
I 2013 gjorde britiske forskere en stor undersøkelse designet for å vurdere «dødelighet blant brukere av antipsykotika sammenlignet med ikke-brukere.» De brukte en database med elektroniske pasientjournaler for nesten 11 millioner pasienter behandlet i primærhelsetjenesten fra 1995 til 2010 for å identifisere tre grupper av pasienter:
- Alle brukere av antipsykotika, uavhengig av om de hadde en psykiatrisk diagnose (N = 183 392)
- Ikke-brukere av antipsykotika fra den generelle befolkningen (N = 544 726)
- Ikke-brukere av antipsykotika som hadde en psykiatrisk diagnose av schizofreni, bipolar lidelse eller depresjon (N = 193 920)
For det første fant de at personer med diagnosene schizofreni eller bipolar lidelse som ikke brukte antipsykotika, fortsatt døde i høyere grad enn ikke-brukere i befolkningen generelt. (SMR for schizofreni = 1,99; SMR for bipolar = 1,40.). Dødelighetsratene for disse umedisinerte pasientene var imidlertid betydelig lavere enn i studier av alle pasienter i disse diagnostiske kategoriene (f.eks. studier som inkluderte de som tok antipsykotika.)
For det andre fant de at brukere av antipsykotika i befolkningen generelt hadde nesten tre ganger større sannsynlighet for å dø enn ikke-brukere i befolkningen generelt. Forskerne publiserte «fulljusterte» dødelighetsrater, noe som betyr at de forsøkte å kontrollere for alle risikofaktorene i de to gruppene, bortsett fra deres bruk av antipsykotika.
Dødelighet av alle årsaker: SMR = 2,72
Hjertedødelighet: SMR = 1,83
Plutselig hjertedød: SMR = 4,03
For det tredje sammenlignet forskerne ikke-brukere med en psykiatrisk diagnose med brukere i befolkningen generelt. Dette er en sammenligning mellom to ulike grupper ved baseline: De med en psykiatrisk diagnose hadde større sannsynlighet for å dø. Likevel var det brukerne av antipsykotika i befolkningen generelt som hadde høyere dødelighet.
Dødelighet av alle årsaker: SMR = 1,75
Hjertedødelighet: SMR = 1,72
Plutselig hjertedød: SMR = 5,76
Som en del av denne tredje sammenligningen rapporterte de også dødeligheten for brukerne i befolkningen generelt, sammenlignet med psykiatriske ikke-brukere, etter alder. Dette avslørte at den forhøyede dødeligheten for brukere av antipsykotika er mest uttalt blant de under 30 år, og avtar etter det.
Overdødelighet blant antipsykotikabrukere i befolkningen sammenlignet med psykiatriske ikke-brukere
Standardisert dødelighetsrate
| Under 30 år | 30-64 år | 65-79 år | Over 80 år | |
| Alle dødsårsaker | 4,12 | 2,23 | 1,78 | 1,43 |
| Hjerte-kar-sykdommer | Ukalkulerbar* | 2,39 | 1,60 | 1,55 |
.
Denne britiske studien, med de ulike sammenligningene, gir evidens for at antipsykotika øker dødeligheten hos både psykiatriske og ikke-psykiatriske pasienter. Risikoen er så stor at brukere i den generelle befolkningen dør i større grad enn ikke-brukere med en psykiatrisk diagnose.
Det er mange andre studier som har vurdert virkningen av antipsykotika på dødeligheten hos ikke-psykiatriske pasienter — eldre; personer med demens, Parkinsons og KOLS; og sykehuspasienter generelt, pasienter i Medicaid-ordningen, ungdommer og barn. Et vanlig funn er at forskerne rapporterer at antipsykotika øker SMR for død uansett årsak og for hjertesykdommer.
Her er et sammendrag av de viktigste funnene:
- I følge en metaanalyse fra 2018 dobler antipsykotika risikoen for å dø blant demenspasienter.
- I en studie fra 2016 med 15 000 veteraner som ble behandlet for Parkinsons sykdom, hadde de som ble behandlet med antipsykotika mer enn dobbelt så stor sannsynlighet for å dø innen seks måneder ( SMR = 2,35).
- En studie fra 2009 av 275 000 mottakere av Medicaid i Tennessee fant at brukere av antipsykotika som ikke hadde noen historie med schizofreni eller annen psykotisk lidelse, sammenlignet med en matchet gruppe ikke-brukere, hadde dobbelt så stor sannsynlighet for å dø av plutselig hjertedød.
- En studie fra 2019 av 190.000 barn og unge i Tennessee, i alderen 5 til 24, fant at dødelighet for alle årsaker for de som ble behandlet med antipsykotika var nesten dobbelt så stor som for en matchet gruppe som ikke brukte antipsykotika ( SMR = 1,80).
I en litteraturgjennomgang fra 2018 oppsummerte australske forskere situasjonen: Antipsykotika øker dødeligheten i alle pasientgrupper. «Dødeligheten for pasienter forskrevet antipsykotiske medikamenter er nesten to,» skrev de og la til at «den forhøyede risikoen for dødelighet er høyest» de første 180 dagene med bruk, og er doserelatert. Dette funnet fikk forskerne til å utstede følgende anbefaling:
“Dette er den første metaanalysen som inkluderer evidens fra generelle psykisk helse-studier som viser at antipsykotiske stoffer forårsaker overdødelighet over hele spekteret. Foreskriving av antipsykotiske medisiner for demens eller for annen psykisk helsehjelp bør unngås, og det må søkes alternative måter å håndtere atferdsforstyrrelser hos slike pasienter.”
Overdødelighet i kohorter av psykotiske pasienter
Studiene ovenfor baserte seg på store databaser med pasientjournaler, som kunne brukes til å beregne SMR hos pasienter gruppert etter diagnose eller antipsykotisk bruk. Det har vært en håndfull studier av små kohorter av psykotiske pasienter som har undersøkt om variasjoner i antipsykotisk bruk påvirket risikoen for å dø.
I en prospektiv studie av 88 kroniske schizofrenipasienter i Irland, gjennomsnittsalder 62, rapporterte John Waddington og kolleger at 44% døde i løpet av de påfølgende 10 årene. To tredjedeler døde av enten hjerte-kar-sykdom eller luftveissykdom. De irske forskerne konkluderte med at «jo større antall antipsykotika gitt samtidig, jo kortere var pasientens overlevelse.»
I 1978 begynte finske forskere ledet av Matti Joukamaa å følge en gruppe på 99 schizofrenipasienter som på det tidspunktet alle var 30 år eller eldre. Ved inngangen til studien var det 20 av de 99 som ikke brukte antipsykotika, 31 tok ett antipsykotikum, 34 tok to antipsykotika og 14 tok tre eller flere.
I løpet av de neste 17 årene døde 39 av de 99. Dødeligheten for pasientene økte med hvert trinn opp på den antipsykotiske stigen. Standardisert dødelighetsrate for disse pasientgruppene (sammenlignet med dødeligheten i den generelle befolkningen matchet for alder og kjønn), var som følger:
Ikke antipsykotika: SMR = 1,29
Ett antipsykotisk middel: SMR = 2,97
To antipsykotika: SMR = 3,21
Tre eller flere antipsykotika: SMR = 6,83
Joukamaa skrev:
«Denne studien viste en gradert sammenheng mellom antall foreskrevne nevroleptika og dødeligheten hos de med schizofreni. Dette forholdet og overdødeligheten blant personer med schizofreni kunne ikke forklares med sameksisterende somatiske sykdommer eller andre kjente risikofaktorer for tidlig død.»
En tredje kohortstudie gir en sammenligning av dødeligheten for første episode psykotiske pasienter behandlet med Open Dialogue-terapi i Vest-Lappland eller konvensjonell behandling andre steder i Finland. Åpen dialog begrenser både akutt og langvarig bruk av antipsykotika, og dermed gir denne studien en sammenligning mellom to forskjellige omsorgsparadigmer.
Etter 19 år hadde bare 55% av 113 i Åpen Dialog-gruppen noen gang brukt antipsykotika, og bare 36% brukte antipsykotika. I motsetning til dette hadde 97% av de 1763 pasientene i sammenligningsgruppen brukt antipsykotika, og 81% brukte medisinene ved studiens avslutning. 11 av Åpen Dialog-kohorten døde (10%) i løpet av den lange oppfølgingen, mens 296 i den konvensjonelt behandlede kohorten døde (17%).
Utvalget i denne sammenligningen var for små til at forskjellen i dødelighet kunne bli statistisk signifikante. Som det fremgår av tabellen nedenfor, var dødeligheten imidlertid lavere i gruppen med mindre eksponering for antipsykotiske legemidler.
Dødelighet gjennom 19 år for første-episode psykotiske pasienter: Åpen dialog sammenlignet med standard behandling
| Åpen dialog N = 108 | Standard behandling N = 1763 | |
| Bruk av antipsykotika | ||
| Ved oppstart Ved noe tidspunkt i studien Ved studieslutt | 20,4 % 54,6 % 36,1 % | 70,1 % 97,3% 81,1% |
| Dødsfall | 11 | 296 |
| Dødelighet for alle dødsårsaker | SMR = 2,9 | SMR = 3,4 |
.
Selvmord i antipsykotika-epoken
Selvmord og ulykker utgjør opptil 40% av dødeligheten ved tidlig død blant alvorlig psykisk syke (og en høyere prosentandel av alle dødsfall det første året etter første diagnose). I denne gjennomgangen bør man merke seg følgende faktum: Selvmordsraten blant alvorlig psykisk syke økte kraftig etter at asylene tok i bruk antipsykotika på midten av 1950-tallet.
Selv om det ofte blir uttalt at livstid selvmordsrate for schizofrenipasienter i dag er 10%, med noen kilder som sier at det lenge har vært slik, trakk den irske psykiateren David Healy en noe annen konklusjon etter å ha gjennomgått forskningslitteraturen. Den beste evidensen viser at selvmordsraten er nærmere 4 %, som fortsatt er fire ganger høyere enn det var før 1955. «Det beste estimatet for livstid selvmordsrate hos pasienter med schizofreni i asylpsykiatri- perioden er i størrelsesorden 1 % eller mindre,» skrev han.
En australsk rapport fra 2002 fra SANE konkluderte på samme måte at «selvmordsraten har steget markant siden deinstitusjonaliseringen startet – den er minst fire ganger høyere i dag enn i undersøkelser fra perioden 1913-1960.»
En stor studie av amerikanske veteraner innlagt på sykehus mellom 1950 og 1975 fant at denne økningen i selvmord skjedde samtidig med innføringen av antipsykotika. Fra 1950 til 1955 var selvmordsraten for de med «nevropsykiatriske» tilstander sammenlignbar med frekvensen for de med medisinske tilstander generelt. I løpet av de neste to tiårene var det imidlertid «en 8 ganger økning av selvmord hos nevropsykiatriske pasienter sammenlignet med generelle medisinske pasienter,» skrev Healy i sin 2006-gjennomgang.
Denne økningen av selvmord kan skyldes flere faktorer (og ikke bare mulige direkte effekter av antipsykotika). En mulighet er at asylomsorg var beskyttende mot selvmord, og at den høyere selvmordsraten i dag er en konsekvens av deinstitusjonalisering, med dårlig tilgjengelige helsetjenester for alvorlig psykisk syke.
Likevel har Healy og andre pekt på antipsykotika som en mulig medvirkende faktor. Bruken av dem utgjør tre typer selvmordsrelaterte risikoer: bivirkninger som kan indusere selvmordsadferd; abstinenssymptomer som oppstår når folk slutter å ta antipsykotisk medikasjon; og for mange, fortvilelsen som følger med mangel på omsorg.
Legemiddelindusert Akatisi
Det er godt kjent at antipsykotika kan gi akatisi, en intens indre aktivering, som er knyttet til økt risiko for selvmord og vold. Den fjerde utgaven av American Psychiatric Association’s Diagnostic and Statistical Manual of Mental Disorders , utgitt i 1994, uttalte at legemiddelindusert akatisi var en vanlig bivirkning av medikamentene, noe som kunne føre til selvmord:
«Det subjektive ubehaget som følger av akatisi er betydelig og kan føre til manglende overholdelse av nevroleptika-behandlingen. Akatisi kan være assosiert med nedstemthet, irritabilitet, aggresjon eller selvmordsforsøk . . . Den rapporterte utbredelsen av akatisi blant individer som får nevroleptika, har variert mye (20 % -75 %).»
Nyligere fant en tysk studie av 289 første episode psykotiske pasienter som ble behandlet med haloperidol eller risperidon at «selvmordstanker var signifikant assosiert med klinikk-observert akatisi, depresjon, yngre alder og bruk av propranolol» med sistnevnte legemiddel forskrevet for å behandle akatisi.
Det var kjent at førstegenerasjons antipsykotika jevnlig fremkalte akatisi, mens andre generasjon, som antas å være mindre problematiske med tanke på akatisi, fortsatt fremkaller dette hos 15 % til 35 % av pasientene.
Risiko ved nedtrapping
Mange psykotiske pasienter behandlet med antipsykotika på sykehuset – og dette gjelder spesielt første episode pasienter – slutter å ta medisinene når de blir utskrevet. Andre kan fortsette med medikamentene en stund for så å slutte brått. I løpet av et par år etter den første diagnosen har flertallet av pasientene prøvd å slutte med det antipsykotiske medikamentet de har fått forskrevet.
Dette mønsteret med «manglende etterlevelse» utsetter psykotiske pasienter for belastningene ved nedtrapping; en risiko som ikke følger naturlig av «sykdommen». Listen over mulige abstinenssymptomer er lang, inkludert en risiko for alvorlig psykotisk tilbakefall og nylig oppstått akatisi som kan vedvare i lange perioder.
Nedtrappingssymptomer knyttet til hvilken reseptor medikamentet blokkerer
Reseptortype | Nedtrappingssymptomer |
| Dopamin | Psykose, mani, uro, akatisi, ufrivillige bevegelser (dyskinesi) |
| Serotonin | Ekstrapyramidale symptomer, akatisi, psykose, redusert appetitt |
| Histamin | Uro, søvnløshet, angst, ekstrapyramidale symptomer |
| Muskarin | Uro, forvirring, psykose, angst, søvnløshet, mye spyttproduksjon, ekstrapyramidale symptomer, akatisi, diare, kvalme, oppkast, unormalt langsom hjerterytme, lavt blodtrykk, besvimelse |
| Adrenerge | Høy puls, høyt blodtrykk, lavt blodtrykk skjelving, svimmelet |
.
Et deprimerende terapeutisk miljø
Når de har sin første psykotiske episode, kommer pasienter inn i et behandlingsmiljø som for mange er dypt deprimerende og isolerende. De blir ofte fortalt at de har kronisk sykdom og at de kanskje må ta antipsykotiske medikamenter for alltid – medikamenter som de opplever at frarøver dem deres evne til å føle og samhandle følelsesmessig med verden. Likevel vil de som nekter å ta et antipsykotisk medikament gjerne komme i konflikt med krav fra familie- og samfunnet. De får problemer uansett hva de velger.
Dette er de tre selvmordsrelaterte risikofaktorene som et antipsykotisk-basert omsorgsparadigme utgjør. Og studier av pasienter i første episode rapporterer gjerne at pasientenes risiko for å dø og å dø av selvmord øker i de 12 månedene fra første innleggelse.
For eksempel fant en dansk undersøkelse av 9156 pasienter innlagt for første schizofreniepisode med psykose på sykehus mellom 1970 og 1987, at de under 30 år hadde mer enn 200 ganger forhøyet selvmordsrisiko enn tilsvarende øvrige befolkning.
Selvmord blant danske schizofrenipasienter året etter første sykehusinnleggelse
Standardisert dødelighetsrate
| Under 29 år | 30-39 år | 40-49 år | 50-59 år | 60 og over | |
| Menn | 156,0 | 71,8 | 54,2 | 21,7 | 117,3 |
| Kvinner | 319,8 | 96,7 | 29,8 | 30,7 | 0 |
.
Tilsvarende fant en stor amerikansk studie av 5 488 pasienter (med kommersiell helseforsikrning) i første episode at deres dødelighet av alle årsaker i løpet av det første året var 24 ganger frekvensen for befolkningen generelt, med nesten 2% som døde i den perioden. Mer enn 60% av denne første episode-gruppen hentet aldri ut resepten på et antipsykotisk middel etter utskrivelse fra sykehuset, og dermed opplevde flertallet risikoen som følger med brå seponering fra et antipsykotisk middel.
Død ved alle dødsårsaker for pasienter med første psykotiske episode i det første året etter innleggelse
Standardisert dødelighetsrate
| Alle aldre | 16-20 år | 21-25 år | 26-30 år | |
| Alle | 24,0 | 8,0 | 21 | 54 |
| Menn | 22 | 9 | 22 | 46 |
| Kvinner | 35 | 8 | 26 | 73 |
.
Det er lett å se at virkningen av antipsykotika på selvmordsrater for pasienter med første episode av psykoser kan tolkes på to ulike måter.
En vanlig måte er denne: Forskere kan sammenligne selvmordsraten blant pasienter i første episode som fortsetter med antipsykotika med de som slutter å ta dem, og hvis selvmordsraten er høyere i sistnevnte gruppe, kan forskerne konkludere med at medisiner beskytter mot selvmord.
En annen måte er å se på selvmordsraten for hele gruppen av pasienter i første episode i løpet av året etter utskrivelse. Denne tilnærmingen gir informasjon om risikoen for selvmord i et legemiddelbasert omsorgsparadigme, og forskningen som er gjennomgått her, viser to viktige forhold:
- Selvmordsraten for de som er diagnostisert med schizofreni og andre psykotiske lidelser er mye høyere i dag enn i tiden før man begynte å bruke antipsykotika.
- Selvmordsraten stiger til ekstreme høyder for unge voksne som lider av førstegangs episode av psykose og går inn i et behandlingsregime som er basert på antipsykotika.
Oppsummering av evidens for at antipsykotika bidrar til tidlig død
Fra forskningen vi har sett på hittil, er det overbevisende grunner til å konkludere med at disse medikamentene bidrar til tidlig død. Det vil si:
- Både første- og andregenerasjons antipsykotika forårsaker bivirkninger som er kjent for å øke risikoen for å dø av hjerte-, luftveis- og hormonsykdommer.
- Personer med psykiske lidelser som bruker antipsykotika dør i høyere grad av disse somatiske sykdommene.
- Ikke-psykiatriske pasienter som bruker disse stoffene, dør også i høyere grad av disse sykdommene.
- Hos både psykiatriske og ikke-psykiatriske pasienter dobler bruken av antipsykotika risikoen for død sammenlignet med matchede kohorter av pasienter som ikke tar medisinene.
- Studier av mindre kohorter av pasienter med schizofreni har funnet at antipsykotikabruk er assosiert med forhøyede dødsrater, og denne risikoen øker med høyere doser og polyfarmasi.
- Selvmordsraten for pasienter diagnostisert med schizofreni er dramatisk høyere i perioden med antipsykotika enn i perioden før antipsykotika, og denne risikoen øker det første året etter første behandling med et antipsykotisk middel på sykehuset.
Med denne evidensen i bakhodet kan vi se på forskningen som brukes som belegg for at disse medikamentene reduserer dødeligheten og forlenger liv.
Del II: Evidens for at antipsykotika reduserer dødelighet
Forskningen som oftest refereres som evidens for at antipsykotika reduserer dødeligheten, kommer fra en gruppe finske forskere ledet av Jari Tiihonen. Siden 2006 har han og hans samarbeidspartnere publisert minst syv studier av forskjellige pasientkull som konkluderer med en slik effekt.
Selv om denne forskningen er finansiert av ikke-farmasøytiske kilder, har Tiihonen bånd til mange farmasøytiske selskaper og produsenter av antipsykotika. I en artikkel fra 2015 oppga han at han hadde «vært konsulent, rådgiver eller foredragsholder for Astra-Zeneca, Bristol-Myers Squibb, Eli Lilly, GlaxoSmithKline, Hoffman-La Roche, Janssen-Cilag, Lundbeck, Novartis, Organon, Otsuka og Pfizer.”
Den finske forskningen er avhengig av å hente ut informasjon fra tre databaser. Den første er et nasjonalt register over innlagte pasienter i Finland fra og med 1965, som viser hvilken diagnose hver pasient har. Den andre er en nasjonal oversikt over legemiddelresepter til polikliniske pasienter siden 1. januar 1996, med hver resept knyttet til et bestemt individ gjennom et ID-nummer. Den tredje er et nasjonalt dødsregister.
Disse tre databasene gjør det mulig for Tiihonen og kollegaer å identifisere alle finske innbyggere som har blitt diagnostisert med schizofreni eller annen psykotisk tilstand siden 1965, spore de antipsykotiske reseptene de fikk siden 1996 når de bodde utenfor institusjon, og vurdere om de fremdeles er i live, og eventuelt dødsdato og oppførte dødsårsak.
I studiene fungerer polikliniske resepter som indikator for medisinbruk. Hvis en utskrevet pasient henter ut en resept på et antipsykotisk middel i løpet av en måned (eller det tidsspennet der man ellers ville ha gått tom), anses personen å være medisinert i den tidsperioden. Hvis en utskrevet pasient ikke henter ut resept i en periode på 30 dager, anses personen for å være ikke-medisinert i denne perioden.
Med denne informasjonen kan Tiihonens gruppe designe retrospektive studier som beregner dødelighetsrisiko i en utvalgt pasientgruppe knyttet til deres medisinering. Er det mer sannsynlig at pasienter vil dø i løpet av de månedene de har fått medisiner, eller i løpet av de månedene de har hentet ut resept (og dermed blir ansett som medisinert)? Og hvordan varierer dødeligheten etter pasientenes kumulative bruk av antipsykotika over lengre perioder?
Det er flere metodiske problemer med denne forskningen som må forstås for å vurdere troverdigheten til resultatene.
Bruk av medisiner
Den finske forskningen bruker “polikliniske resepter” som representative for antipsykotisk bruk. Men siden denne databasen ikke eksisterte før 1996, er det ingen vurdering av antipsykotisk bruk før dette året. For eksempel kan en person som ble diagnostisert i 1965 ha brukt antipsykotika i opptil 30 år, og fått helseeffekter av dette, men hvis vedkommende sluttet å ta medisinene før 1996, ville han eller hun bli regnet som en “ikke- bruker” av antipsykotika i disse studiene. Bruk av antipsykotika gitt under sykehusinnleggelser blir heller ikke registrert, og dersom flertallet av dødsfall forekommer under slike omstendigheter, er dette et annet svart hull i denne forskningen.
Skjevhet ut fra tidligere overlevelse
I en av studiene som vi ser på nedenfor, fulgte Tiihonen personer diagnostisert med schizofreni i opptil 11 år, fra og med 1996. Gjennomsnittsalderen for denne kohorten var 51 år ved inngangen til denne studien. Gitt denne gjennomsnittsalderen er dette en studie av dødelighet i en gruppe som har «overlevd» behandling i en årrekke, og dermed ikke er representativ for den større populasjonen av pasienter som ble diagnostisert og behandlet før 1996.
Vi kan for eksempel tenke oss at det var 100 mennesker født i Finland i 1945 som senere ble diagnostisert med schizofreni, og at 50 i denne gruppen hadde dødd før 1996. De 50 som fortsatt lever og ble med i studien er en undergruppe som allerede ser ut til å tåle behandlingen ganske bra. I de finske studiene som inkluderer personer som hadde diagnosen allerede før 1996, er det ikke gjort rede for dødelighet før 1996. I stedet studerer forskerne dødeligheten i en den undergruppen av pasienter som hadde overlevd frem til 1996, og det kan forventes å gi skjevheter i resultatene.
I noen av de nyere publikasjonene oppgir de finske forskerne at de har gjort justeringer for å redegjøre for denne overlevelsesskjevheten, selv om de ikke beskriver hvilken informasjon de brukte til å gjøre det.
Personår og dødelighet
I artiklene rapporterer Tiihonen og kollegaer ofte dødelighetsrater basert på ”personår” av den samlede tiden pasientene enten brukte eller ikke brukte antipsykotika. I ikke-randomiserte studier er dette en metode som ofte kan gi fordreide resultater, spesielt hvis den ene gruppen kan forventes å samle mange flere «personår» enn den andre.
Tenk deg for eksempel en person diagnostisert med schizofreni som de første fem årene av en studie er på antipsykotisk medisin og er i live på slutten av den perioden. Det er fem «personår» med overlevelse på det antipsykotiske medikamentet. Så slutter den samme personen med medikamentet og dør ett år senere. Det er ett dødsfall i «ett personår» i gruppen uten medisiner. Dermed gir denne personen fem «personår» med overlevelse på antipsykotika (til den totale «personårsbalansen») og legger til et «personår» med dødelig utfall til personårene uten antipsykotika. Tenk deg en annen person som er på antipsykotika i seks år, og dør på slutten av det sjette året på antipsykotika. Når du teller opp person-års dødelighet for disse to menneskene, ender du opp med følgende:
1 dødsfall per 11 «personår» på medikamentet.
1 dødsfall per 1 «personår» uten medikamentet.
Dermed er dødeligheten i denne personårsberegningen 11 ganger høyere for gruppen uten legemidlet, selv om en person i løpet av studien døde av medisiner og en person døde mens han tok et antipsykotisk medikament.
Bruk av personår er ekstra dårlig egnet til å vurdere dødeligheten hos pasienter med førstegangs psykose. Nesten alle psykotiske pasienter behandles med antipsykotika når de får psykose og blir innlagt på sykehus. Dermed begynner personårstelleren for legemiddelgruppen å løpe i det øyeblikket de begynner å følge opp behandlingen etter utskriving fra sykehuset. I motsetning til dette begynner personårstelleren for den ikke-medisinerte gruppen å løpe i et mye lavere tempo, da den først begynner når folk slutter å ta medikamentene. Og fordi det rådende omsorgsparadigmet understreker kontinuerlig bruk av medikamentene, vil dette bidra til at de medisinerte personårene får et større omfang enn umedisinerte personår.
Dødelighet beregnes ved å dele antall dødsfall på antall personår, og jo større antall personår å dele på, jo lavere er dødeligheten.
I tillegg kommer førsteepisode-pasienter som blir utskrevet fra sykehuset og slutter å ta medisinen, i en seponeringstilstand. En slik avvenningstilstand er kjent for å gi høy risiko for selvmord og ulykker. Dette vil sannsynligvis øke antallet dødsfall i gruppen uten medisin, og dermed føre til forhøyet dødelighet for gruppen uten medisin på grunn av farer ved seponering, og et lavt antall personår på grunn av forskrivningspraksis. Det er en metode som nærmest med nødvendighet vil vise en høy dødelighet for pasienter i første episode som slutter å ta antipsykotiske medisiner i løpet av det det første året med diagnose.
Rapporteringsresultater som «relative risikoer»
De finske forskerne rapporterer jevnlig om «relativ risiko» for død som sitt primære utfall (i stedet for absolutt antall dødsfall). For eksempel kan de rapportere at pasienter uten bruk av antipsykotika over en periode døde 1,5 ganger så ofte som de som kontinuerlig tok slike medisiner. For at «relative risikoer» skal være meningsfylte, er det imidlertid nødvendig å sammenligne utfall i samme populasjoner (alder, alvorlighetsgrad av sykdom og så videre), og gitt at dette ikke er randomiserte studier, kan det være betydelige forskjeller mellom ikke-medisinerte og medisinerte grupper.
I sine publiserte artikler skriver Tiihonen og hans kolleger at de foretok flere statistiske justeringer for å ta hensyn til ulikhetene i gruppene som sammenlignes, men de gir ikke informasjon om hvilke ulikheter det var. Dermed er resultatet av typen “stol på oss”. Det er ingen mulighet til å finne ut om resultatene med «relativ risiko» sammenligner dødeligheten i «lignende grupper», og ofte oppgir Tiihonen og kollegaer ikke engang det faktiske antall dødsfall i hver gruppe. Leserne blir ganske enkelt informert om at den ene gruppen hadde større sannsynlighet for å dø enn den andre.
Dødelighet innenfor et legemiddelsentrert behandlingsparadigme
Det største problemet med databasestudiene – en fatal feil, kan man kanskje si – er at alle dataene kommer fra pasienter behandlet i et legemiddelsentrert behandlingsparadigme.
For å virkelig vurdere virkningen av antipsykotika på dødelighet, krever det at vi kan sammenligne dødsratene for første episode psykotiske pasienter behandlet under forskjellige behandlingsparadigmer: et som la vekt på antipsykotisk bruk helt fra begynnelsen, og et som unngikk første gangs bruk av medikamentene og minimerte deres langvarige bruk. Åpen Dialog-studien ovenfor gir det første hintet om en slik sammenligning.
Men finske psykiatere forskriver regelmessig antipsykotika til sine psykotiske pasienter, bortsett fra i Lappland-området. Nitti-syv prosent av alle finske pasienter med en schizofrenidiagnose kommer under antipsykotikabehandling, og vanlig praksis er å fortsette å medisinere pasienter med denne diagnosen. Dette behandlingssystemet gir en risiko knyttet til antipsykota både for de som fortsetter med medikamentene på lang sikt og for de som slutter.
De som fortsetter kan plages av de mange bivirkningene av antipsykotika, som ble beskrevet i første halvdel av denne rapporten. Men de som slutter å ta antipsykotika møter en rekke medikamentrelaterte risikoer:
- De kan fortsatt være plaget av hjerte-karproblemer, og andre helseproblemer som oppstod ved eksponering for medikamentene. Fedme, diabetes og andre metabolske abnormiteter forsvinner ikke om man slutter med medikamentet.
- De vil sannsynligvis få abstinenssymptomer – fysiske, emosjonelle og psykiske symptomer – som øker risikoen for selvmord. Akatisi kan dukke opp og vedvare i flere måneder etter seponering, og til og med på ubestemt tid.
- De kan oppleve sosial fordømmelse – og mangel på sosial støtte – som ofte følger med hvis du har en schizofrenidiagnose og slutter med antipsykotika.
Likevel, med metoden som er brukt i den finske forskningen (og lignende databaseforskning utført av en håndfull andre), blir alle disse risikoene som oppstår når du slutter med medikamenter innenfor et legemiddelsentrert paradigme for omsorg, telt inn som dødsfall når du er «uten medisiner”. Hele denne tilnærmingen til dødelighet og antipsykotika hviler på et feilaktig grunnlag, nemlig at i det øyeblikket en person ikke henter ut resepten sin, så forsvinner risikoen fra tidligere eksponering for medikamentet på magisk vis.
Med disse forbeholdene i mente følger en oppsummering av Tiihonen-gruppens mest innflytelsesrike rapporter .
Generelle befolkningsstudier
Denne studien, mer enn noen annen, stimulerte påstanden som nå er blitt vanlig, om at antipsykotika reduserer dødeligheten. Forskerne identifiserte 66 881 mennesker som ble innlagt på et sykehus med en schizofrenidiagnose fra 1973 til 2004 og vurderte medisinbruken deres – fra og med 1996 basert på poliklinisk reseptregister – i opptil 11 år. De konkluderte med at «langvarig eksponering for antipsykotisk behandling var forbundet med lavere dødelighet enn ingen medikamentbruk.»
Funnene deres ble oppsummert i denne tabellen, som viser at de som tok antipsykotika i to år eller mer, hadde mindre sannsynlighet for å dø enn de som ikke hentet ut resepter under studien.
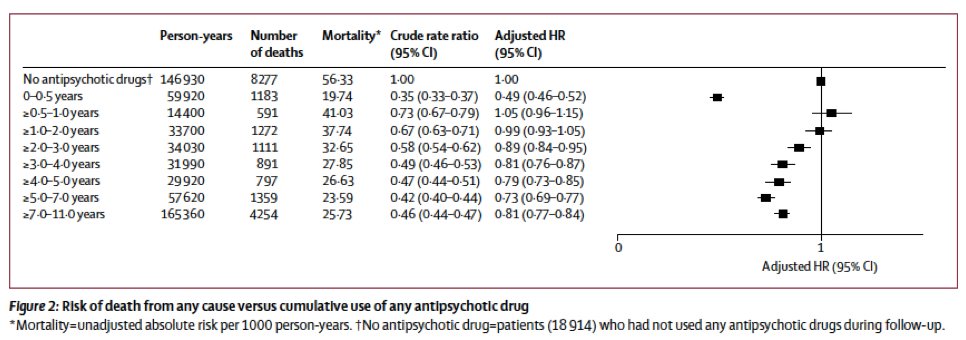
De metodiske problemene som ble diskutert tidligere, vises her. Det er ingen informasjon om bruk av medisiner før 1996 eller på sykehuset, selv om gjennomsnittsalderen for pasientene var 51 år. Det er ingen informasjon om bruk av medisiner på sykehuset, selv om 64% av alle dødsfall faktisk skjedde på sykehus. Med en så gammel studiebefolkning (i gjennomsnitt), er det også en åpenbar overlevelsesskjevhet.
Personår brukes til å beregne dødeligheten. Resultatene presenteres som relative risikoer. Det er svært lite data om antall pasienter i hver av brukergruppene, og ingenting om hvordan gruppene kan ha vært forskjellige. Og så videre.
Alt leserne egentlig kan vite er at forskerne sorterte gjennom informasjonen i sine tre databaser, utførte et hvilket som helst antall statistiske justeringer, og voila, fikk fram resultater som fortalte om hvordan pasienter som brukte medisiner i det meste av de 11 årene, hadde mindre sannsynlighet for å dø enn de som ikke brukte medisiner i det hele tatt.
Gitt at antipsykotika ofte forskrives til pasienter med schizofreni, er det første spørsmålet som oppstår dette: Hva er sammensetningen av denne store gruppen pasienter som ikke brukte antipsykotika i løpet av den 11-årige oppfølgingen og som likevel døde i stort antall? Hvis du leser studien nøye, kan du se at det var 18 914 individer i “ikke-bruk” gruppen, hvorav 8277 døde i løpet av de 11 årene.
Tiihonen og kollegaer skriver at ikke-bruker gruppen kan ha vært sammensatt av to undergrupper: De 20% av pasientene med schizofreni som man antar klarer seg bra uten antipsykotika, og kroniske pasienter som ofte får tilbakefall og har gjentatte sykehusinnleggelser, men som ikke vil ta medisiner når de skrives ut fra sykehuset.
Denne spekulasjonen passer ikke med den store gruppen uten antipsykotikabruk som man kunne forvente at hadde høyere dødsrisiko. De 20% som fungerer bra uten antipsykotika, er en gruppe med mindre problemer enn det som er vanlig for schizofrenipasienter, og andre studier finner jevnlig lavere dødelighet blant de med schizofreni og lite funksjonsnedsettelse. Når det gjelder kroniske pasienter med hyppige sykehusinnleggelser, vil de bli utsatt for antipsykotika på sykehuset, og derfor bør de ikke klassifiseres som «ikke-brukere.»
Det finnes også et hint i hvordan antall dødsfall og personår justeres fra Crude rate ratio til Adjusted hazard ratio i tabellen. Forfatterne setter gruppen som ikke bruker antipsykotika som referansegruppe. Når de andre gruppene får sin dødelighet justert, så går den oppover fra rårate til justert rate (for eksempel når gruppen med 0-0.5 års antipsykotikabruk justeres fra en relativ risiko for å dø på 0.35 til justert relativ risiko for å dø på 0.49). Når man justerer disse andre gruppene oppover, for at de i øvrige forhold enn antipsykotikabruk skal ligne på referansegruppen, skyldes dette høyst sannsynlig at referansegruppen er betydelig eldre enn de andre gruppene.
Av hensyn til åpenhet og etterprøvbarhet burde forfatterne av studien ha gitt leserne informasjon om aldersforskjeller. Men den mangler.
Det er også en annen og mer alvorlig side ved denne studien. I diskusjonsdelen i artikkelen skrev Tiihonen at funnene deres «indikerer at langvarig bruk er forbundet med lavere dødelighet enn ingen bruk eller kortvarig bruk.»
Men dette stemmer ikke med data i studien. Den laveste dødeligheten i denne studien var faktisk blant de som hadde null til seks måneders eksponering for antipsykotika over en 11-årsperiode, dvs. en gruppe som nesten ikke brukte medisiner i det hele tatt. Det er tydelig i deres egen tabell med resultatene (se tabellen over).
Hvis de hadde brukt gruppen med lav eksponering – 0 til 6 måneders bruk – som referansegruppe, snarere enn «ikke-bruk» -gruppen, ville resultatet blitt at de med 7 til 11 års kumulativ eksponering for antipsykotika hadde 65% høyere dødelighet.
Tabellen nedenfor beskriver den relative risikoen for å dø for alle grupper med seks måneder eller mer eksponering for antipsykotika, sammenlignet med gruppen som brukte legemidlene mindre enn seks måneder.
Relativ risiko for død blant antipsykotikabrukere etter hvor lenge de har brukt antipsykotika
| Sammenlagt bruk av antipsykotika | Hazard ratio |
| 0-6 måneder | Referanse (1,0) |
| 6 mnd til 1 år | 2,15 |
| 1 til 2 år | 2,02 |
| 2 til 3 år | 1,82 |
| 3 til 4 år | 1,65 |
| 4 til 5 år | 1,62 |
| 5 til 7 år | 1,49 |
| 7 til 11 år | 1,65 |
.
Å presentere dataene på denne måten viser at man ikke kan trekke noen klar konklusjon om virkningen av antipsykotika på dødelighet. Dødsraten er faktisk høy for de med bare seks måneder til to års eksponering. Hvordan kan det ha seg? Dessuten, hvorfor skulle eksponering fra null til seks måneder – knapt noen eksponering over en 11-års periode – gi den laveste dødeligheten?
Det er slike spørsmål denne studien reiser. Og gitt at behandlingsparadigmet er at schizofrenipasienter skal fortsette med antipsykotika, her er den paradigme-utfordrende konklusjonen som Tiihonen og hans kolleger kunne ha skrevet: “Vi fant at den laveste dødeligheten var hos schizofrenipasienter som over en 11-års periode , brukte antipsykotika i veldig kort tid — seks måneder eller mindre. ”
Denne studien er på mange måter en oppdatering av 2009-studien. Men i stedet for å rapportere dødelighetsrater basert på kumulativ antipsykotisk bruk over en lengre periode, fokuserer den på dødelighet relatert til når den enkelte pasienten bruker og ikke bruker antipsykotika.
Tiihonen og kollegaer så på antipsykotikabruk fra 1996 til 2015 for alle finske voksne diagnostisert med schizofreni og behandlet på et sykehus mellom 1972 og 2014 (N = 62 250). De skrev at risiko for å dø uansett årsak mer enn doblet seg i perioder uten antipsykotika, og at også død av hjerte-kar-sykdom økte når pasientene ikke hentet ut resepter på antipsykotika.
Denne studien har de samme metodeproblemene som i 2009-studien. Man mangler data om antipsykotisk bruk før 1996 og under sykehusinnleggelser, og man bruker personår for å beregne dødeligheten, og rapporterer resultatene med relativ risiko. Forskerne oppgir at de har gjort justeringer for å redegjøre for «overlevelsesskjevhet», men de forklarer ikke hvordan det er gjort.
Men hvis man leser rapporten nøye, kan man finne en del tall bak funnene om «relativ risiko» for død. Og så kan man gjøre egne beregninger for å se hvilke statistiske triks som brukes i denne studien.
Ved inngangen til studien var gjennomsnittsalderen for pasientene 46 år. Etter en median oppfølgingstid på 14,1 år, var 13 899 av de 62 250 pasientene døde (22%). Det var 8 264 som døde mens de var «på» antipsykotika og 5635 mens de var «av» antipsykotika.
Dermed skjedde 59% av dødsfallene hos personer som hentet ut reseptene. Likevel konkluderte forskerne med at risikoen for død mens pasientene brukte medisiner bare var 0,48 – mindre enn halvparten – av tilsvarende risiko for pasienter som ikke brukte medisiner.
Så hvor kommer tallet 0,48 fra?
Hvis du regner på det, kan du se at dette tallet kommer frem ved å bruke ”personår” for å beregne dødeligheten for hver gruppe.
På medisinering: 577.417 personår delt på 8264 dødsfall = 1 dødsfall for hvert 70 personår.
Uten medisinering: 187 773 personår delt på 5635 dødsfall = 1 dødsfall for hvert 33 personår.
Her kan leseren gjøre sin egen raske inndeling av rå dødelighetsdata for å se at 33 er litt under halvparten av 70. Det viser hvordan forskerne med «person-år»-beregninger, snudde data som viste flere dødsfall mens folk tok et antipsykotisk middel til et «relativt risiko»-funn som fortalte om antipsykotika som beskytter mot tidlig død.
Deretter kommer deres «bunnlinje»-figur, som lager årsberegningene til et visuelt bilde som tydelig forteller om hvordan antipsykotika hjelper schizofrenipasienter til å leve lenger. Diagrammet skulle tyde på at antipsykotika forbedrer overlevelsesraten i jevnt tempo, år etter år.
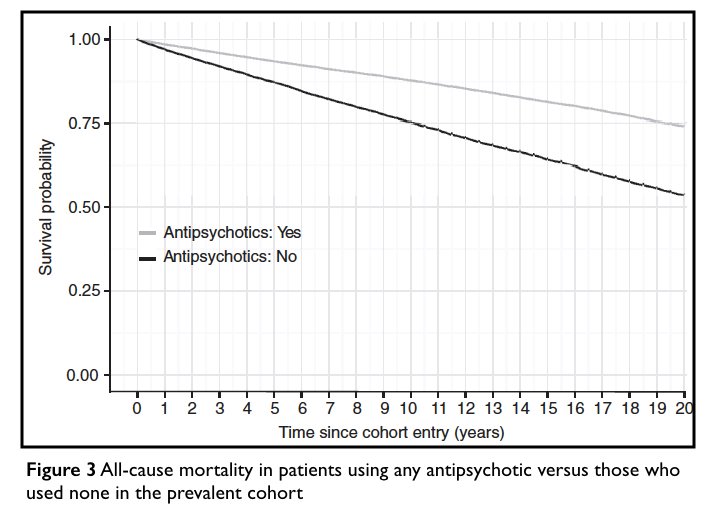
I diagramteksten står det at kurvene viser overlevelsesraten til de som brukte antipsykotika i denne studien versus de som “ikke brukte noen”. Man skulle dermed tro at det var en gruppe i denne studien som aldri brukte antipsykotika i de 20 årene, og at 46% av disse “ikke-brukerne” døde.
Men ingenting i nærheten av dette skjedde med pasientene i studien.
Her er hvordan Tiihonens gruppe lagde denne figuren: Hvis dødeligheten under perioder uten antipsykotika var 1 for hvert 33. personår, ville det, teoretisk sett, være 100 pasienter ved baseline som ikke brukte antipsykotika, i live ved slutten av dette året. Hvis du fortsetter å bruke den 1 per 33 årlige døde de neste 19 årene, ville bare 54 av de 100 være i live etter 20 år (og 46 ville være døde).
På samme måte, hvis dødeligheten under medisinerte perioder var én av hvert 70 personår, ville det være 98,5 i live etter ett år hvis det var 100 pasienter ved baseline som brukte antipsykotika. Med denne årlige dødeligheten, ville 74 av de 100 være i live etter 20 år (og 26 vil være døde).
Forskerne beskriver ikke noen av disse beregningene. Og selvfølgelig er det ingen gruppe i studien som er identifisert til å ha brukt antipsykotika kontinuerlig i 20 år. Det er heller ikke identifisert noen gruppe som aldri har tatt antipsykotika i løpet av den perioden.
Diagrammet kan best beskrives som en statistisk luftspeiling. Men det er kraftfullt. Du ser figuren og du ser at antipsykotika stadig forbedret overlevelsesraten for schizofrenipasienter over to tiår med bruk. Det er et diagram som for øyet og sinnet umiddelbart forteller om medikamentell behandling som «fungerer» på lang sikt.
Forskerne rapporterte også at antipsykotika reduserte død for hjerte-kar-sykdommer med en relativ risiko på 0,62 sammenlignet med «ikke-bruk» -perioder. Hvis man skal tro på denne studien, beskytter disse legemidlene, som i befolkningen generelt dobler risikoen for død fra hjerte-kar-sykdom, mot denne risikoen hos personer som er diagnostisert med schizofreni.
Studien av pasienters første episode
Dette var en studie av 2230 voksne innlagt på sykehus for en første episode av schizofreni fra 1995 til 2001. Ifølge forskerne ble antipsykotikaresepter for disse pasientene kartlagt fra tidspunktet de ble utskrevet.
Det første problemet med denne studien er spissfindig. Mens Tiihonens gruppe oppgir at den har kartlagt uthentingen av resepter for alle pasientene fra det tidspunktet de ble utskrevet, kan ikke dette stemme for de som ble diagnostisert i 1995. De oppgir i sine øvrige studier at databasen for polikliniske resepter bare går tilbake til 1996, og dermed vil bruk av medisiner i 1995 – det første året for de som ble diagnostisert i 1995 – være ukjent. Men denne detaljen nevnes ikke i denne publikasjonen.
I denne artikkelen rapporterer ikke Tiihonen og kollegaene den relative risikoen for å dø, men det faktiske antall dødsfall i perioder da folk hadde «status som ikke-medisinert» sammenlignet med perioder da de hentet ut reseptene.
Gjennomsnittsalderen for pasientene i den første episoden var 30,7 år, og de ble fulgt i gjennomsnitt 3,6 år. Som en kohort var disse pasientene ”uten medisiner” 42% av tiden. Syttifem pasienter døde mens de var registrert som «uten medisiner», mot ni mens de var registrert som «medisinerte».
Død ut fra bruk/ikke-bruk av antipsykotika hos pasienter med første-episode
Antipsykotika bruk basert på resepter som pasienten henter ut utenfor institusjon
| Personår | Dødsfall | Selvmord | Ulykker eller vold | Naturlige dødsfall | |
| Tok ikke antipsykotika | 3362 | 75 | 26 | 25 | 24 |
| Tok antipsykotika | 4664 | 9 | 1 | 4 | 4 |
.
Som nevnt tidligere økte selvmordsraten for personer diagnostisert med schizofreni med introduksjonen av antipsykotika. En mulig årsak til det er at første gangs bruk av antipsykotika på sykehuset skaper en periode med høy risiko for de som ikke liker medisinene og slutter å ta dem etter utskrivning. I denne studien var det 36 % av de utskrevne pasientene som ikke hentet ut resept i løpet av de første 30 dagene. Det fremgår av tabellen at det var høyt antall dødsfall ved selvmord og ulykker for pasienter som var havnet i denne risikogruppen.
Mystiske data i denne studien er selvfølgelig de som viser at det var seks ganger så mange dødsfall på grunn av naturlige årsaker – altså fra hjerte-kar-sykdommer og lignende – i perioder uten antipsykotika sammenlignet med perioder der pasientene hentet ut resepter. Hvordan kan det ha seg? Dette er en ganske ung kohort, så hvorfor skulle pasienter som sluttet å ta antipsykotika dø såpass ofte av sykdommer som gjerne øker i risiko av medikamentbruk?
Dette kunne det være verdt å se nærmere på, men samlet sett vitner kanskje studien mest om hvordan risikoen etter bruk av antipsykotika under den første sykehusinnleggelsen på en eller annen måte overføres til perioder med ikke-bruk av antipsykotika i et slikt design der man splitter pasientens personår inn i bruk og ikke-bruk.
Selv om Tiihonen ikke beregnet standardiserte dødelighetsrater i denne første episodestudien, beregnet en finsk rapport senere 5-årsresultatene til pasienter i første episode, som inkluderte kohorten fra Tiihonens førsteepisode-studie. Her var standardisert dødelighetsrate på 4,5. Det innebærer dødsfall skjedde ganske hyppig for pasienter som fikk sin første psykotiske episode behandlet det finske antipsykotika-sentrerte behandlingsopplegget, selv om Tiihonen forklarte hoveddelen av dødsfall med at pasientene ikke tok antipsykotika i perioden før dødsfallene.
Et mislykket behandlingsparadigme
Det har vært et lite antall andre studier som benyttet reseptbaserte databaser for å rapportere om dødelighetsfare knyttet til bruk av antipsykotika, og deres funn repeterer stort sett de som er sitert ovenfor. De forteller om lavere dødelighet av alle årsaker assosiert med regelmessig bruk av antipsykotika, og likevel, hvis de rapporterer om SMR- rater for hele kohorten, forteller de om høy dødelighet for hele kohorten.
Med andre ord hylles antipsykotika som livreddere, selv om omsorgsparadigmet svikter.
En av disse studiene, av Torniainen og kolleger (2014) analyserte om 21 492 svenske pasienter med en schizofrenidiagnose hentet ut resepter mellom 2006 til 2010. [Studien til Torniainen og medarbeidere er forøvrig grundig vurdert og kritisert i en artikkel på engelsk på madinamerica.com.] Torniainen og kolleger (2014) rapporterte følgende standardiserte dødelighetsrater (SMR):
Ingen eksponering på fem år: SMR = 6,3
Lav eksponering: SMR = 4,1
Moderat eksponering: 4,0
Høy eksponering: 5,7
Total kohort: 4.8
Denne SMR på 4,8, som 4,5 SMR i finske pasienter i første episode, er spesielt høyere enn dødeligheten rapportert av Saha og kolleger i 2007-rapporten. De hadde advart i den publikasjonen om at dødeligheten sannsynligvis ville fortsette å øke med andre generasjons antipsykotika, på grunn av deres ugunstige metabolske effekter, og det er åpenbart tilfelle når det gjelder disse to studiene.
De to amerikanske studiene som undersøkte virkningen av antipsykotika på dødeligheten, tilføyer ikke mye nytt til studiene i Finland og Sverige.
I en studie av 2132 Medicaid-mottakere med diagnosen schizofreni hadde de som brukte antipsykotika mer enn 90% av tiden, en lavere dødelighet enn de som brukte medikamentene mindre enn 10% av tiden. En hovedårsak til den forskjellen var at selvmord i gruppen med lavt bruk var seks ganger mer vanlig enn i gruppen med høyt bruk. Det er ingen informasjon om hvor mange selvmord som kan ha skjedd i løpet av en periode med nedtrapping av medikamentene.
Den andre amerikanske studien, av Arif Khan, førte til overskrifter som kunngjorde at «Psykotropika reduserer, ikke øker, dødeligheten hos psykiatriske pasienter». Den illustrerer hvordan personårs-data kan brukes til å fortelle en falsk historie.
Khan så på forsøksdataene for alle antipsykotika godkjent av FDA mellom 1990 og 2011, og rapporterte at 9 av 3 419 frivillige randomisert til placebo døde (1 av 379), sammenlignet med 115 av 26 648 randomisert til et antipsykotisk medikament (1 av 231).
Selv om en høyere prosentandel av de som brukte antipsykotika døde, var pasientene som ble randomisert til placebo, en gruppe som plutselig ble trappet ned fra antipsykotika, og i disse seks ukers forsøk falt de regelmessig ut før det var gått seks uker, noe som betyr at de bidro veldig lite til ”Personår” totalt for placebogruppen. Videre, selv om en placebopasient holdt ut til slutten av en seks ukers studie, var det maksimale «personår» som en enkelt pasient kunne utgjøre 6/52 av et år. Totalt «leverte» de 3.419 placebopasientene bare totalt 313 personår, eller litt mer enn en (person)måned per pasient.
Derimot ble de som ble randomisert til et antipsykotisk middel som ble værende i studien til slutten av seks uker, inngått i forlengelsesforsøk, og dermed «leverte» antipsykotika-gruppen mange flere personår. Totalt samlet 26.648 pasienter i antipsykotika-kategorien 9618 personår, eller omtrent fire (person)måneder per person.
Takket være denne personårs-differansen ble dødsraten for placebo 1 per 34 personår, sammenlignet med 1 per 83 personår for den medisinerte gruppen, og vipps, så har du en beregning som gir følgende overskrifter: «kliniske studier viser at antipsykotika reduserer dødeligheten».
Slik er databaseforskningen som forteller om hvordan antipsykotika reduserer dødeligheten. Forskningen er preget av metodiske mangler, usynlige «statistiske» justeringer av rådataene, ugjennomsiktig rapportering av funn, konklusjoner som ikke er i samsvar med dataene, bruk av «personårsdata» for å gi misvisende funn, og som i tilfelle med den finske 20-årige studien, publiseringen av en figur som, for å si det mildt, med sikkerhet ville gi et feil inntrykk.
Og likevel, selv i disse rapportene, når forskerne beregnet SMR for hele kohorten, forteller de om dødelighet som har holdt seg høy eller til og med økt siden 1990-tallet.
Dødsforekomst for alle årsaker blant mennesker med alvorlig psykisk lidelse
| Forfatter | Diagnose | Land | Tidsperiode | Standardisert dødelighetsrate (SMR) |
| Saha | Schizofreni | Verden | 1970-1990-tallet | 2,98 |
| Joukamaa | Schizofreni | Irland | 1978-1995 | 1 antipsykotikum = 2,97 2 antipsykotika = 3,21 3 antipsykotika = 6,83 |
| Tiihonen | Schizofreni/Schizoaffektiv | Finland | 1995-2004 | 4,5 |
| Olson | Schizofreni | USA | 2001-2007 | 3,7 |
| Torniainen | Schizofreni | Sverige | 2006-2010 | 4,8 |
.
Psykiatriens siste villfarelse
Historien om psykiatrien er full av påstander om effekten av behandlinger som ikke tålte tidens test. I dag er det flere spørsmål enn noensinne om fordelene med antipsykotika.
En rekke langtidsstudier har funnet høyere recovery-rater for de som ikke bruker medisiner. Legg til forskningsresultatene om at antipsykotika krymper hjernevolumet, at dette er assosiert med kognitiv svikt og en forverring av negative symptomer, og psykiatrien er konfrontert med en «evidensbasert» krise.
«Antipsykotika forlenger liv»-forskningen ga feltet en ny påstand å holde fast i og fremme. En behandling som øker overlevelsen, og gjør det i den grad det er vist i 20-års-figuren, kan hevde å være effektiv. I en tid med tvil er dette en konklusjon som gir sukk av lettelse og trøst for feltet.
Men som man kan se i denne gjennomgangen, oppstår denne oppfatningen fra forskning som er mangelfull på mange måter. Gang på gang er det kommet belegg for en prosess som ble utformet for å berettige langtidsbruk av antipsykotika, snarere enn å gi en ærlig vurdering av antipsykotikas betydning for dødsratene. Tenk på diagrammet som viste bedre overlevelse for de som brukte antipsykotika over en 20-års periode sammenlignet med dem som brukte ingen, og du kan nå se, helt klart, den såkalte “vitenskapen” som bidrar til å skape denne nye troen.
Lenke til rapporten på Mad in America:





