
Finnes det vitenskapelige bevis for at ADHD kan forklares som et genetisk eller nevrologisk fenomen? Er medikamentene som gis i behandlingen av ADHD trygge å bruke? Overhodet ikke, mener Mad in Sweden-general Lasse Mattila. Han går grundig til verks for å avlive myter om den raskt voksende forekomsten av «lidelsen».
Denne artikkelen er en norsk oversettelse av Mattilas ytring, Tre myter om ADHD, som ble publisert hos Mad in Sweden 15. september 2023. Alle uttalelser står for forfatterens regning.
Myte 1: ADHD er en medfødt og livslang nevropsykiatrisk lidelse
At ADHD er en medfødt og livslang nevropsykiatrisk lidelse, er en utbredt oppfatning i Sverige. Et syn som også formidles av både våre offentlige etater og enkelte interessegrupper, som våre medier. Men hva er det vitenskapelige grunnlaget for denne påstanden?
Forestillingen om ADHD som en nevropsykiatrisk lidelse er hovedsakelig basert på tre forskjellige argumenter om opprinnelsen til ADHD.
- Kjemisk ubalanse i form av dopaminmangel i hjernen
- Genetisk arvelighet
- Strukturelle forandringer/avvik i hjernen
Hvis vi ser på den nåværende tilstanden av forskning for disse påstandene, kan vi konkludere med at tiår med forskning aldri har vært i stand til å demonstrere noen av de ovennevnte. Dette til tross for at rapporteringen av forskningen noen ganger har hevdet dette.
Kjemisk ubalanse i form av dopaminmangel i hjernen
Selv om noen fortsatt hevder at dopaminmangel er årsaken til vanskene som ofte fører til diagnosen ADHD i Sverige, avvises hypotesen i dag i store deler av forskersamfunnet. Så tidlig som i 2005 forklarte Kenneth Kendler, medredaktør av det vitenskapelige tidsskriftet Psychological Medicine, at «vi har lett etter enkle nevrokjemiske forklaringer på psykiatriske lidelser, men vi har ikke funnet dem.»[1] Til dags dato har ingen vært i stand til vitenskapelig å demonstrere at dopaminsystemet har en betydelig rolle i forekomsten av ADHD.
Forestillingen om dopaminsystemets årsakssammenheng til ADHD er primært avledet fra de generelle kortsiktige dopaminøkende og «ADHD-symptomreduserende» effektene av sentralstimulerende midler.
Disse effektene kan imidlertid ses på som generelle og inkluderer økt årvåkenhet, energi og fokus, samt redusert tretthet og appetitt.
Disse effektene, som dermed gjelder for alle[2](uavhengig av diagnose eller funksjonsevne), er ikke overraskende, da de fleste sentralstimulerende stoffer, som Ritalin, virker på nervesystemet på samme måte som kokain og amfetamin. Faktisk er noen av preparatene også derivater av amfetamin.
Til tross for at det aldri har vært vitenskapelig støtte for dopaminhypotesen, har forestillingen om kjemisk ubalanse i form av dopaminmangel i hjernen som årsak til ADHD fortsatt et sterkt fotfeste hos våre medier, myndigheter og interessegrupper. Dette er delvis takket være aggressiv markedsføring fra produsenter av legemidler som øker dopaminnivået i hjernen.[3]
Faktum gjenstår imidlertid: Det er fortsatt ingen vitenskapelig holdbare bevis for at dopaminsystemet er endret i ADHD, verken når det gjelder aktivitetsgrad eller i form av genetiske abnormiteter.[4],[5]
ADHD og arvelighet
I likhet med dopaminhypotesen har forskning aldri vært i stand til å demonstrere at noen enkeltgener eller genkombinasjoner står bak forekomsten av ADHD. Til tross for dette hevder noen «ADHD-eksperter» at utbruddet av ADHD i stor grad kan forklares av genetikk og biologisk arvelighet.
Blant annet uttaler World Federation of ADHD i sin konsensuserklæring basert på 208 vitenskapelig forsvarlige konklusjoner om ADHD, at «årsaken til de fleste tilfeller av ADHD er polygen, noe som betyr at mange genetiske varianter, hver med en svært liten effekt, i kombinasjon øker risikoen. Den polygene risikoen for ADHD er forbundet med generell psykopatologi.»[6]
Forskningen som ofte refereres til i påstander om at genetikk og arvelighet ligger bak ADHD, er både diskutabel og omstridt. Dette skyldes ikke minst de omfattende feilkildene og misvisende konklusjonene som preger forskningen.
Utbredte feilkilder og villedende rapportering
Mye av forskningen som har vært og blir gjort på ADHD, ofte finansiert av legemiddelindustrien, er preget av omfattende feilkilder. Dette gjelder også rapportering av genetikkforskning, som har blitt demonstrert gjennom årene av en rekke forskjellige forskere og eksperter.
En av flere som har satt søkelyset på misvisende forskning og misvisende rapportering, er den britiske psykiateren Sami Timimi. I sin bok Insane Medicine beskriver Timimi hvordan forskere og vitenskapelige tidsskrifter formidler et åpenbart feilaktig bilde av konklusjonene i forskningen. Som et eksempel trekker Timimi frem en studie[7]publisert i 2010 i det vitenskapelige tidsskriftet The Lancet.
Ifølge pressemeldingen fra forskerne bak studien kan vi nå «si med sikkerhet at ADHD er en genetisk lidelse, og at hjernen til barn med denne tilstanden utvikler seg annerledes enn hos andre barn».[8]
Dette er basert på det faktum at forskerne hevdet å ha funnet en polygen abnormitet hos barn med ADHD sammenlignet med andre barn. Timimi viste imidlertid at den nåværende studien slett ikke viste hva forskerne selv hevdet. I stedet viste studien at 85 prosent av barna i ADHD-gruppen ikke hadde denne polygene abnormiteten, noe som betyr at abnormiteten faktisk ikke var karakteristisk for de som ble diagnostisert.
Et annet eksempel på den misvisende forskningsrapporteringen er beskrevet av den amerikanske vitenskapsjournalisten Robert Whitaker. I sin artikkel Medicating preschoolers for ADHD: How «evidence-based» psychiatry has led to a tragic end belyser Whitaker dette ved hjelp av en studie[9]publisert i 2017 i det vitenskapelige tidsskriftet Genome Medicine.
I studien hevder forskerne å ha funnet en «felles genetisk komponent involvert i patogenesen av nevropsykiatriske lidelser.» Whitaker påpeker imidlertid at studiens faktiske resultater i stedet viser at 99,7 prosent av barna i ADHD-gruppen ikke hadde denne genetiske abnormiteten.
Begge eksemplene ovenfor tjener som gode eksempler på det Whitaker beskriver som kjøpt forskning som tar sikte på å villede snarere enn å informere.
Strukturelle forandringer/avvik i hjernen
Forskning på strukturelle abnormiteter i hjernen til barn diagnostisert med ADHD er like mangelfull som i den som omhandler genetikk og arvelighet. Ofte handler forskning på feltet om hjernestørrelse og sammenligninger mellom gjennomsnittlig hjernevolum hos barn med ADHD sammenlignet med kontrollgrupper.
Til tross for at forskjellene som er påvist i studier ofte er minimale, med store overlapp mellom barn diagnostisert med ADHD og andre barn, rapporteres det ofte at forskning viser klare forskjeller i hjernen til de som er diagnostisert med ADHD.
Et illustrerende eksempel
I 2017 publiserte det vitenskapelige tidsskriftet The Lancet en «meta-analyse»[10] av studier på dette feltet. Forskerne bak artikkelen proklamerte at studien med sine over 3000 deltakere var den største i sitt slag, og at den klare konklusjonen var at personer diagnostisert med ADHD har mindre hjerner enn «normalbefolkningen». Forskerne bemerket også at «dataene fra vår meget kraftige analyse bekrefter at pasienter med ADHD har endret hjerner, og at ADHD derfor er en forstyrrelse i hjernen.»[11]
Internasjonale medier var ikke sene om å delta i å spre dette budskapet, og selv i Sverige kunne vi se, høre og lese om denne «banebrytende oppdagelsen om ADHD».[12],[13],[14],[15],[16],[17],[18],[19],[20],[21]
Men hva viste egentlig studien?
Hvis vi ser på forskernes egne data, viser Whitaker i sin studie at effektstørrelsene på hjernevolum var nesten identiske mellom ADHD-gruppen og kontrollgruppen, som visualiseres av grafen nedenfor.
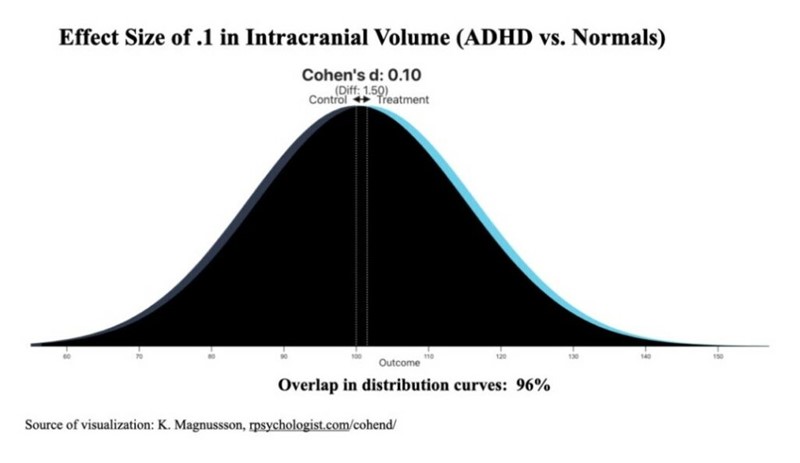
De to kurvene i grafen overlapper til 96 prosent, noe som neppe kan sees på som en signifikant forskjell mellom gruppene. Som Whitaker påpeker, hvis vi tilfeldig valgte en person diagnostisert med ADHD i studien, ville det være 47 prosent sjanse for at han eller hun ville ha en større hjerne enn medianen i kontrollgruppen, og 53 prosent sjanse for at han eller hun ville ha en mindre hjerne enn medianen.[22]
Dermed kan vi også konkludere med at forskernes konklusjon om forskjellene i hjernestørrelse mellom personer med ADHD og kontrollgruppen, og den påfølgende medierapporteringen om dette, ikke kan ses som forenlig med sannheten.
Taus om kritikken
I tillegg til at den ovennevnte studiens faktiske konklusjoner ikke samsvarer med budskapet fra både forskerne bak studien og senere også media, har studien vist seg å ha flere alvorlige vitenskapelige og metodiske mangler. Noen av disse er oppsummert i en artikkel av blant andre førsteamanuensis og psykolog Michael W. Corrigan og Robert Whitaker: Lancet-psykiatrien må trekke ADHD-gåte-studien tilbake.[23] I artikkelen oppfordrer forfatterne også The Lancet til å trekke tilbake den grovt misvisende artikkelen, noe tidsskriftet har valgt å ikke gjøre.
Andre kritikere av den misvisende artikkelen inkluderte også Dr. Allen Frances, som sammen med sine medforfattere i en annen artikkel i The Lancet blant annet uttalte at «hovedargumentet mot forfatternes konklusjon om at ‘pasienter med ADHD har endret hjerner’ er at det ikke støttes av deres egne resultater.» Videre beskrev Frances og hans kolleger artikkelen som grovt spekulativ og farlig misvisende med sine feilbeskrevne konklusjoner.[24]
En annen artikkel som kritiserte den misvisende artikkelen i The Lancet kom fra den nederlandske forskeren Trudy Dehue og hennes kolleger ved Universitetet i Groningen. Dehue og kolleger fant også at når det gjelder voksne, viser de opprinnelige resultatene faktisk ingen forskjell i hjernevolum mellom personer med ADHD og personer uten ADHD. Selv når det gjelder barn, hevdet Dehue og kolleger at forskjellen i hjernevolum var minimal, og at det var en betydelig overlapping (95%) i hjernestørrelse mellom de to gruppene. Dehue og kolleger skriver også at det følgelig «ikke er noen grunn til å formidle at barn med ADHD har noen hjernesykdom».[25]
I motsetning til oppmerksomheten som den opprinnelige misvisende artikkelen fikk i globale og svenske medier, har svenske myndigheter og svenske medier vært tause om de misvisende konklusjonene og metodologiske feilene som gjennomsyret studien.
Myten om ADHD som en nevropsykiatrisk funksjonsnedsettelse er motbevist
Dermed kan vi konkludere med at tiår med forskning aldri har vært i stand til å demonstrere noen spesifikk årsakssammenheng mellom våre gener eller nevrobiologi og de adferdene som ofte er forbundet med og diagnostisert som ADHD.
Heller ikke at dopaminmangel ville være grunnlaget for forekomsten av ADHD eller at det ville være noen strukturelle abnormiteter i hjernen til barn diagnostisert med ADHD. Med andre ord er det – og har aldri vært – noe vitenskapelig bevis på at ADHD er eller representerer noe genetisk eller nevrologisk fenomen.
Mens de nevropsykiatriske forklaringsmodellene mangler troverdig vitenskapelig støtte, er det sterk støtte for kontekstuelle og psykososiale forklaringsmodeller når det gjelder forekomsten av ADHD. Dette motsier også forestillingen om at ADHD er en nevropsykiatrisk lidelse, som noen hevder.
I lys av ovenstående kan vi konkludere med at myten om ADHD som en medfødt og livslang nevropsykiatrisk lidelse er motbevist.
Myte 2: ADHD kan diagnostiseres pålitelig
I dag er det en oppfatning at ADHD er en ekte nevropsykiatrisk lidelse som kan diagnostiseres på en pålitelig måte. Denne forestillingen dominerer store deler av den medisinske litteraturen, mediebildet og publikums bevissthet, noe som kommer til uttrykk i begrunnelsen om «barn med ADHD» og «barn uten ADHD».
Som nevnt ovenfor er det for tiden ingen biomarkører som kan hjelpe oss med å diagnostisere ADHD. Diagnosen ADHD er en ren symptomdiagnose som tar utgangspunkt i observerte symptomer i den enkeltes hverdag.
Som nevnt i Helse- og velferdsrådets nylig publiserte nasjonale retningslinjer for omsorg og støtte til ADHD og autisme[26], så finnes det i dag ingen objektive tester eller undersøkelser som kan gjøres i forbindelse med en nevropsykiatrisk utredning eller for å stille diagnosen ADHD.
Så vi har ingen blodprøver, ingen røntgenstråler, ingen psykologiske tester eller laboratorietester som kan hjelpe oss med diagnosen. I dag er diagnostikk utelukkende basert på normalfordelinger av atferd og subjektive beskrivelser og vurderinger av disse, gjort i ulike sosiale og kulturelle sammenhenger.
Endringer i diagnosekriterier
I tillegg til den store diagnostiske usikkerheten rundt ADHD (som for andre psykiatriske diagnoser), er det også en utvidelse av diagnosekriteriene for hver utgave av DSM.
Dette, sammen med den stadig økende medikaliseringen av våre barn og unges forskjeller og vansker, bidrar til at stadig flere står i fare for å oppfylle diagnosekriteriene og også bli diagnostisert.
Dette gjenspeiles på en svært talende måte i den kraftige økningen i antall personer diagnostisert med ADHD i Sverige. Bare i perioden 2008–2021 er det seksdoblet antall personer mellom 0–19 år med diagnosen ADHD.[27]
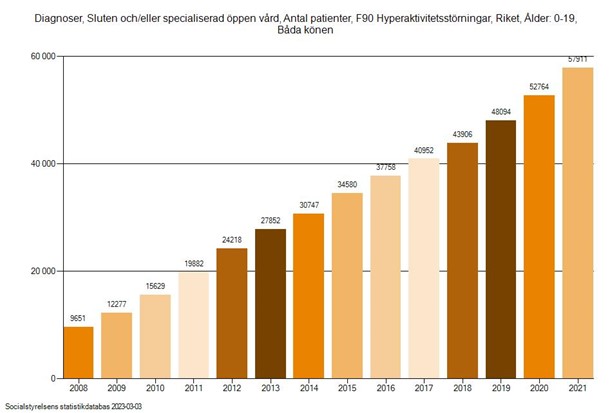
Diagnostisering av ADHD
Hvis vi ser på hvordan ADHD diagnostiseres i dag, er den basert på observasjoner og vurderinger av ulik atferd, samt på diagnosekriteriene som er angitt i diagnosemanualen DSM.
Gjennom 18 ja- eller nei-utsagn, jevnt fordelt i to ulike kategorier (uoppmerksomhet og hyperaktivitet), gjør utreder en subjektiv vurdering av barnets funksjonsnivå i forhold til hva som kan anses som normalt for et barn i en viss alder. Påstandene som inngår i utredningen og som fremkommer i DSM er som følger;
Uoppmerksomhet
- Er ofte oppmerksom på detaljer eller gjør uforsiktige feil i skolearbeid, yrkesliv eller andre aktiviteter
- Har ofte vanskelig for å opprettholde oppmerksomheten under oppgaver eller spill
- Virker ofte ikke å lytte på direkte tiltale
- Følger ofte ikke instruksjoner og mislykkes med å gjennomføre skolearbeid, gjøremål eller oppgaver (ikke på grunn av trass eller fordi personen ikke forstår instruksjonene).
- Har ofte vanskelig for å organisere sine oppgaver og aktiviteter
- Unngår ofte, misliker eller er motvillig til å utføre oppgaver som krever mental utholdenhet (f.eks. skolearbeid eller lekser)
- Mister ofte ting som er nødvendige for ulike aktiviteter (f.eks. leker, leksemateriale, blyanter, bøker eller verktøy)
- Blir ofte lett distrahert av ytre stimuli
- Er ofte glemsk i hverdagen
Hyperaktivitet-impulsivitet
- Har ofte vanskelig for å holde seg stille med hender eller føtter eller kan ikke sitte stille
- Forlater ofte sin plass i klasserommet eller i andre situasjoner der personen forventes å forbli i sittende en lengre stund
- Løper ofte rundt, klamrer seg eller klatrer mer enn det som anses hensiktsmessig for situasjonen (hos ungdom og voksne kan dette være begrenset til en subjektiv følelse av rastløshet)
- Synes ofte det er vanskelig å leke eller delta rolig og stille i fritidsaktiviteter
- Virker ofte å være «på farten» eller «gå på høyt turtall»
- Snakker ofte for mye
- Kaster ofte ut svar på spørsmål før spørsmålsstilleren er ferdig med å snakke
- Synes ofte det er vanskelig å vente på sin tur
- Avbryter ofte eller trenger seg på andre (f.eks. kaster seg inn i andres samtaler eller spill)
Hvis seks eller flere utsagn i hver kategori besvares med et «ja», er det første kriteriet for ADHD oppfylt (for eldre tenåringer er fem tilstrekkelig). Men for at diagnosen ADHD skal gjøres, må flere kriterier oppfylles, inkludert;
- Problemet må ha vært til stede i minst 6 måneder i en grad som er maladaptiv og uforenlig med utviklingsnivået;
- De funksjonshindrende symptomene beskrevet ovenfor må ha vært til stede før fylte 12 år;
- Noen form for funksjonshemming forårsaket av symptomene må finnes på to områder, for eksempel på skolen og hjemme;
- Det er tegn på at symptomene forstyrrer eller svekker barnets daglige funksjon; og at
- Symptomene oppstår ikke bare sammen med eller kan bedre forklares med en annen «psykisk lidelse».
Beregningsskjema
I tillegg til uttalelsene som fremkommer i DSM, er det også utviklet ulike vurderingsformer for både foreldre og skoleansatte. I disse kan foreldre eller skolepersonell estimere ulik atferd hos barnet på en glidende skala som «stemmer ikke » – «stemmer noen ganger / til en viss grad» – «stemmer alltid». Det kan også være spørsmål om hvordan barnets atferd skaper problemer i hverdagen på en skala fra «nei», «litt», «ganske mye», «veldig mye».
Spørsmål som kan vises i vurderingsskjemaet for små barn (2-5 år) er for eksempel «har problemer med å løpe jevnt», «har problemer med å tråkke rundt på en 3-hjulet sykkel», «har problemer med å bygge tårn ut av åtte blokker», «er ofte uoppmerksomme», «mister ting», «har problemer med å sitte stille på stolen», «har problemer med å leke rolig og stille», «snakker, låter, babler hele tiden», «har hes stemme», «har skingrende stemme», «har problemer med å holde seg på temaet når han/hun forteller deg noe», «er spesielt kunnskapsrik om noe», «kommer lett i konflikt med jevnaldrende», «er ikke spontant involvert i andre barns lek», «er for nær kontakt med andre, sitter på fremmedes fang», «blir veldig bekymret eller trist når han/hun er i ferd med å bli skilt fra foreldrene sine», «er mer sjenerte enn sine jevnaldrende».[28]
Vilkårlig diagnostikk
I det nevnte konsensusdokumentet fra World Federation of ADHD konstateres det at «ADHD anses som gyldig fordi velutdannet helsepersonell i en rekke sammenhenger og kulturer er enige om tilfellene der ADHD er tilstede eller ikke tilstede ved å anvende veldefinerte diagnostiske kriterier.»[29]
Gitt at diagnosen ADHD faktisk er basert på subjektive vurderinger og normal fordeling av menneskelig atferd, laget i en sosial og kulturell sammenheng, kan gyldigheten av diagnosen lett stilles spørsmålstegn ved.
Siden normaliteten varierer mellom ulike sosiale og kulturelle kontekster, blir diagnosen ADHD en markert juridisk usikker praksis. For eksempel, hvor mye er overdreven, og hvor ofte er ofte? Og når går et barns «tilbakevendende babling» fra å skape «et lite problem» til å skape «ganske mange problemer» i hverdagen, og hva blir egentlig forskjellen mellom de to vurderingene? Og hvordan påvirker denne glidebevegelsen det endelige resultatet av vurderingen?
Siden barns ulike atferd vurderes gjennom en normalfordeling, trenger vi ulike terskler for å kunne avgjøre hvilke barn som faller tilstrekkelig utenfor normen til å bli diagnostisert med ADHD, og hvilke som holder seg innenfor grenseverdien for «normalt».
I lys av at det ikke finnes naturlige normalverdier, blir selv avgrensningen mellom det som er normalt og det som avviker fra normen en svært vilkårlig praksis.
Hvis vi legger til personlige livserfaringer fra fagpersonen, referanserammer og verdier om hva som kan anses som normalt eller unormalt, blir den juridiske usikkerheten enda tydeligere.
Talende eksempler
Et talende eksempel på diagnostisk usikkerhet og vilkårlighet er at forekomsten av ADHD kan falle med minst 50 prosent dersom to uavhengige bedømmere må enes om vurderingen.[30],[31] En annen er de store regionale forskjellene i forekomsten av ADHD[32], samt at diagnosen er tre til fire ganger vanligere hos gutter sammenlignet med jenter.[33] For det fjerde er relativ alder, det vil si når i året et barn er født, sterkt assosiert med forekomsten av ADHD. Jo senere på året du blir født, jo større er risikoen for å bli diagnostisert med ADHD.[34],[35],[36],[37],[38],[39],[40],[41],[42],[43],[44],[45],[46],[47],[48],[49],[50]
Myten om at ADHD kan diagnostiseres pålitelig er motbevist
Diagnosen ADHD er bare en symptomdiagnose som stilles på grunnlag av tester og spørreskjemaer som er basert på subjektive vurderinger og normalfordelinger av atferd og symptombilder. Vurderinger som, basert på de endrede diagnostiske kriteriene, gjøres alltid i en sosial og kulturell kontekst og basert på vurdererens referanseramme.
Det er for tiden ingen objektive metoder, for eksempel laboratorietester, røntgenundersøkelser eller nevropsykiatriske tester, for å stille en diagnose. Det er heller ingen biomarkører knyttet til symptomene som karakteriserer diagnosen ADHD i diagnosemanualen DSM.
På bakgrunn av upåliteligheten og den juridiske usikkerheten rundt ADHD-diagnostikk beskrevet ovenfor, kan vi konkludere med at myten om at ADHD kan diagnostiseres på en pålitelig måte, er blitt motbevist.
Myte 3: ADHD-medisiner er en effektiv og sikker måte å behandle «ADHD-symptomer» på
At ADHD-medisiner er en effektiv måte å behandle ADHD-symptomer på og forhindre fremtidige vanskeligheter i livet, er en vanlig melding fra våre myndigheter og media, hvor ulike «ADHD-eksperter» ofte roser medisinering. Men hva sier den nåværende forskningstilstanden egentlig om effekten og sikkerheten til ADHD-legemidler?
MTA-studien
Den i dag kanskje mest anerkjente og siterte studien på ADHD-medisiner og barn, den såkalte MTA-studien, gjennomføres av US National Institute of Mental Health (NIMH). Studien, som startet i 1992, viste i utgangspunktet lovende resultater angående symptomlindrende effekter av ADHD-legemidler. Disse første resultatene ble effektivt spredt over hele verden av massemedia, og bidro til den fortsatt utbredte oppfatningen om at stimulanter er effektive for behandling av ADHD-symptomer.
Men hvis vi ser på MTA-studiens oppfølgingsresultater, fremstår et mye dystrere bilde enn det som først ble formidlet. Et bilde som har vært taust om i svenske myndigheter og i media.
Allerede ved MTA-studiens treårige oppfølging viste resultatene dårligere resultater for barn som fikk forskrevet ADHD-medisiner sammenlignet med barn som ikke fikk forskrevet medikamentell behandling.[51] I tillegg til metodiske mangler viste resultatene ved treårsoppfølgingen at «de som brukte mer medisinering i løpet av de tre årene, var mer sannsynlig å oppleve en forverring av ADHD-symptomer, hadde høyere kriminalitet og var betydelig kortere (i gjennomsnitt 4 cm) og lettere (med 3 kg) enn de som ikke hadde tatt medisiner. «[52]
Senere oppfølginger gjort etter 6 til 8 år og etter 16 år viser også tilsvarende resultater; Utfallet for den medisinerte gruppen var gjennomgående verre. Narkotikabruk var blant annet forbundet med verre symptomer på hyperaktivitet-impulsivitet og opposisjonell trass, samt med større «generell funksjonshemming». De medisinerte ungdommene var også mer sannsynlig å bli diagnostisert med depresjon eller angst.[53],[54],[55],[56]
Langtidsstudier i Australia og Canada
Andre langtidsstudier har også vist lignende resultater som MTA-studien. En tiårig studie på barn diagnostisert med ADHD, utført i Australia av Western Australian Department of Health, viste at medikamentell behandling var assosiert med forverring av ADHD-symptomer og økt blodtrykk.[57]
En stor kanadisk studie, som evaluerte narkotikabruk for ADHD-diagnostiserte ungdommer i Quebec over en 14-årsperiode, fastslo at økt bruk av stoffene var forbundet med økt ulykkelighet, svekkede foreldreforhold og mer angst og depresjon blant jenter.[58]
Legemidlene er ofte ineffektive og skadelige på lang sikt
Mye av forskningen utført på ADHD-legemidler er finansiert og designet av de samme farmasøytiske selskapene som produserer og selger stoffene. Samtidig har kvaliteten på de industrifinansierte studiene vist seg å være svært lav[59], viser flere uavhengige langtidsstudier av ADHD-legemidlenes langsiktige ineffektivitet og kontraproduktivitet.
Listen over legemidlenes dokumenterte negative effekter kan gjøres lang og inneholder blant annet;
- Økt risiko for depresjon, opptil 18 ganger[60],[61],[62]
- Redusert høydevekst[63],[64]
- Hallusinasjoner og psykotiske symptomer[65],[66],[67],[68]
- Humør[69]
- Irritabilitet, angst og en følelse av fiendtlighet mot omverdenen[70]
- Tics og tvangssymptomer[71]
- Leversykdommer[72]
- Negativ innvirkning på hjernens utvikling og permanente nevrologiske endringer[73],[74],[75]
- Mani og «bipolar lidelse»[76],[77],[78]
- Seksuell dysfunksjon[79]
- [80],[81]
Når det gjelder negative effekter av ADHD-legemidler, er det også mulig å lese i legemiddelselskapenes informasjonstjeneste om legemidler (FASS) at ADHD-legemidlenes bivirkninger inkluderer søvnløshet, uregelmessig hjerterytme, brystsmerter, hallusinasjoner, seksuell dysfunksjon, selvmordstanker, mani, hyperaktivitet, psykotiske episoder, kramper og humørsvingninger. Det er også kjent at sentralstimulerende midler dobler risikoen for hjerte- og karsykdommer.[82]
Flere studier peker også på at selv om ADHD-medisiner bidrar til redusert høydevekst og lavere BMI i barndommen, er medisinene forbundet med kraftige økninger i BMI og fedme i eldre ungdomsår.[83],[84]
En analyse av data fra US Food and Drug Administration (FDA) avslører også farene ved vanlige reseptbelagte legemidler for ADHD. Forfatterne av analysen fant 19.000 komplikasjoner fra ADHD-medisiner rapportert til FDA. Samtidig frykter forfatterne at antallet urapporterte komplikasjoner er svært høyt.
I tillegg til at ADHD-legemidler kan føre til avhengighet og misbruk, bemerker forfatterne i sin analyse at bivirkningene rapportert til FDA inkluderte dødelige hjerteinfarkt og nyresvikt, og at voksne som tar disse stoffene har mye høyere risiko for alvorlige bivirkninger.[85] Forfatterne av rapporten skriver også at de siste funnene peker på et lignende mønster av overforskrivning og misbruk mellom opioidepidemin og ADHD-legemidler.[86]
En systematisk forskningsgjennomgang utført i 2015 av Cochrane-forskningsnettverket fant også at bivirkningene av ADHD-legemidler kan overskygge de potensielle fordelene med legemidlene.[87]
Misbruk og avhengighet
I tillegg til risikoen ovenfor, viser en langtidsstudie på nesten 30 år av professor Nadine Lambert ved University of California at barn som behandles med sentralstimulerende midler for å «kontrollere ADHD», begynner å røyke sigaretter tidligere, røyker mer intenst og har større sannsynlighet for å misbruke kokain og andre sentralstimulerende midler som voksne[88], en sammenheng som også er påvist i andre studier.[89]
Når det gjelder rusmisbruk og avhengighetsproblemer knyttet til ADHD-medisiner, har amerikanske FDA også, så sent som i juni i år (2023) oppdatert sine advarsler om sentralstimulerende stoffer. Dette skyldes blant annet den alvorlige risikoen for feilbruk, misbruk og avhengighet som etaten finner å være forbundet med stoffene.[90]
At ADHD-medisiner har vist seg å ha en kraftigere effekt på hjernen enn kokain når det gjelder å blokkere hjernens nevrale transportører[91],[92] er også noe som bidrar til bekymringen til enkelte forskere og kritikere av ADHD-legemidler, ikke minst ved forskrivning av legemidlene til barn.
Kanskje er det nettopp ADHD-medisinenes langvarige ineffektivitet og de ofte alvorlige bivirkningene av legemidlene som har fått Europarådet og FNs barnekomité (CRC) til å si at medikamentell behandling bør være absolutt siste utvei når ingen andre tiltak har vist seg å være effektive.
ADHD medisinering og skoleresultater
Et vanlig motiv for å forskrive ADHD-legemidler til barn er å bedre barnas skolesituasjon og faglige resultater.
Mens noen hevder at stimulanter forbedrer skoleprestasjoner hos barn diagnostisert med ADHD, er det bred vitenskapelig støtte for det motsatte. Flere studier viser at sentralstimulerende stoffer ikke forbedrer skoleprestasjonene, men i stedet ofte svekker dem.
Noen kortsiktige studier har vist at ADHD-medisiner kan være effektive på kort sikt for å redusere barns forstyrrende oppførsel i klasserommet og viktige ADHD-symptomer (som fingersnapping, rastløshet og annen atferd som i seg selv kanskje ikke er relevant for selve oppgaven), men flere studier viser også at barns skoleprestasjoner ikke forbedres, men heller svekkes ved bruk av stimulerende stoffer.[93],[94],[95],[96],[97],[98].[99],[100],[101],[102],[103],[104],[105]
Langvarig bruk av ADHD-legemidler har vist seg å være forbundet med dårligere resultater på flere områder, ikke bare på langsiktig skoleprestasjon. Medisinene kan også forårsake et bredt spekter av fysiske, følelsesmessige og kognitive bivirkninger som også kan påvirke skoleprestasjonene negativt, men også ha en negativ innvirkning på sosialt samspill og barns selvopplevde trivsel.
I en tidligere artikkel i The New York Times bemerker Alan Sroufe, professor emeritus i psykologi ved University i Minnesota, også at ingen studie som han kjenner til, har vært i stand til å demonstrere noen langsiktige fordeler med medisinering for oppmerksomhetsforstyrrelser når det gjelder skoleprestasjoner, jevnaldrende relasjoner eller atferdsproblemer, med andre ord de faktorene som vi ofte mest ønsker å forbedre.[106]
En nylig publisert studie fra 2022 viser også at sentralstimulerende legemidler ikke bidrar til at barn med ADHD presterer bedre på skolen. Selv om stoffene forbedret barnas oppførsel i klassen, presterte ikke barna bedre på skolen når de tok stoffene enn når de ikke gjorde det.[107]
ADHD-medisiner kan med andre ord ha positive kortsiktige effekter på «kjernesymptomene på ADHD», men mangler langsiktige positive effekter, samtidig som de har alvorlige bivirkninger. Bivirkninger er godt beskrevet i både vitenskapelig litteratur og av personer med personlig erfaring.
Myten om at ADHD-medisiner er en effektiv og sikker måte å behandle «ADHD-symptomer» på, er motbevist
At ADHD-legemidler har vist seg å være ineffektive på lang sikt og ofte svekker utfallet på flere områder i livet, samtidig som legemidlene har mange og veldokumenterte alvorlige bivirkninger, gjør det uholdbart å ensidig omtale ADHD-legemidler som en effektiv og sikker måte å behandle ADHD-symptomer på.
Det faktum at stoffene ikke forbedrer skoleprestasjoner eller akademiske resultater, men heller forverrer dem over tid, forsterker ytterligere bildet av ineffektiviteten og mangelen på langsiktig sikkerhet for ADHD-legemidler.
I lys av ovenstående kan vi konkludere med at myten om at ADHD-medisiner er en effektiv og sikker måte å behandle «ADHD-symptomer» på, har blitt motbevist.
[1] Whitaker, R. Medicating preschoolers for ADHD: How “Evidence-Based” Psychiatry Has Led to a Tragic End. Mad in America, 2022-02-19.
[2] del Campo N, Fryer TD, Hong YT, et al. A positron emission tomography study of nigro-striatal dopaminergic mechanisms underlying attention: implications for ADHD and its treatment. Brain. 2013;136(Pt 11):3252-3270. doi:10.1093/brain/awt263.
[3] Timimi, S. Insane Medicine: How the Mental Health Industry Creates Damaging Treatment Traps and How you can Escape Them. 2020.
[4] Ljungberg, T. AD/HD i nytt ljus: 13 år senare – var står vi idag? Exiris Förlag och Konsult AB, 2021.
[5] Timimi, S. Insane Medicine: How the Mental Health Industry Creates Damaging Treatment Traps and How you can Escape Them. 2020.
[6] World Federation of ADHD. ADHD report: Internationellt konsensusuttalande från World Federation of ADHD, s. 10. December, 2022.
[7] Williams, N. M., Zaharieva, I., Martin, A., Langley, K. Mantripragada, K., Fossdal, R., Stefansson, H., Stefansson, K., Magnusson, P., Gudmundsson, G. O., Gustafsson, O., Holmans, P., Owen, M. J., O’Donovan, M., Thapar, A. Rare chromosomal deletions and duplications in attention-deficit hyperactivity disorder: a genome-wide analysis. The Lancet, Volume 376, Issue 9750, s. 1401-1408, 2010-10-23.
[8] Wellcome Trust. First direct evidence that ADHD is a genetic disorder: Children with ADHD more likely to have missing or duplicated segments of DNA. ScienceDaily. ScienceDaily, 30 September 2010.
[9] Glessner, J.T., Li, J., Wang, D. et al. Copy number variation meta-analysis reveals a novel duplication at 9p24 associated with multiple neurodevelopmental disorders. Genome Med 9, 106 (2017).
[10] Hoogman, M., Bralten, J., Hibar, D. P., Mennes, M., Zwiers, M. P., Schweren, L. S. J. et al. Subcortical brain volume differences in participants with attention deficit hyperactivity disorder in children and adults: a cross-sectional mega-analysis. The Lancet, Volume 4, Issue 4, s. 310-319, 2017-02-15.
[11] Whitaker, R. Medicating preschoolers for ADHD: How “Evidence-Based” Psychiatry Has Led to a Tragic End. Mad in America, 2022-02-19.
[12] TV4. Banbrytande upptäckt kring ADHD. TV4, 2017-02-16.
[13] Sveriges Radio. Ny studie: Förändringar i hjärnan hos personer med adhd. Sveriges Radio, 2017-02-16.
[14] Sveriges Radio. Ny forskning visar att personer med adhd har mindre hjärna. Sveriges Radio, 2017-02-16.
[15] Sydsvenskan. Studie bekräftar hjärnförändringar vid adhd. Sydsvenskan, 2017-02-16.
[16] Sveriges Television. Hjärnan ser annorlunda ut hos den med adhd. Sveriges Television, 2017-02-16.
[17] Svenska Dagbladet. Studie bekräftar hjärnförändringar vid adhd. Svenska Dagbladet, 2017-02-16.
[18] Göteborgs-Posten. Studie bekräftar hjärnförändringar vid adhd. Göteborgs-Posten, 2017-02-16.
[19] Sveriges Radio. Adhd syns tydligt i hjärnan. Sveriges Radio, 2017-02-17.
[20] Dagens Medicin. Nytt stöd för förändringar i hjärnan vid adhd. Dagens Medicin, 2017-02-16.
[21] Expressen. Studie bekräftar hjärnförändringar vid adhd. Expressen, 2017-02-16.
[22] Whitaker, R. Medicating preschoolers for ADHD: How “Evidence-Based” Psychiatry Has Led to a Tragic End. Mad in America, 2022-02-19.
[23] Corrigan, M.W. & Whitaker, R. Lancet Psychiatry nedds to retract the ADHD-enigma study. Mad in America, 2027-04-15.
[24] Bastra, L., te Meerman, S., Conners, K., Frances, A. Subcortical brain volume differences in participants with attention deficit hyperactivity disorder in children and adults. The Lancet Psychiatry; Volume 4, Issue 6, p439, June 2017.
[25] Dehue, T., Bijl, D., de Winter, M., Scheepers, F., Vanheule, S., van Os, J., Verhaeghe, P., Verhoeff, B. Subcortical brain volume differences in participants with attention deficit hyperactivity disorder in children and adults. The Lancet psychiatry; Volume 4, Issue 6, p438-439, June 2017.
[26] Socialstyrelsen. Nationella riktlinher för vård och stöd vid ADHD och autism: Prioriteringsstöd till beslutsfattare och chefer 2022. Socialstyrelsen, 2022-10-20.
[27] Diagnoser, Sluten och/eller specialiserad öppen vård, Antal patienter, F90 Hyperaktivitetsstörningar, Riket, Ålder: 0-19, Båda könen. Socialstyrelsens statistikdatabas, 2023-03-03.
[28] Kadesjö, B., Miniscalco, C., Hagberg, B., Haavisto, A., Gillberg, C. Nordiskt formulär för utredning av barns utveckling och beteende: Småbarnsversion – för barn i åldern 2 till 5 år.
[29] World Federation of ADHD. ADHD report: Internationellt konsensusuttalande från World Federation of ADHD, s. 8. December, 2022.
[30] Barkley, R. A. (1998). Attention-Deficit Hyperactive Disorder: A Handbook for Diagnosis and Treatment (2nd ed.). New York: Guilford Press.
[31] Faraone SV, Sergeant J, Gillberg C, Biederman J. The worldwide prevalence of ADHD: is it an American condition?. World Psychiatry. 2003;2(2):104-113.
[32] Socialstyrelsen. Diagnoser, Sluten och/eller specialiserad öppen vård, Antal patienter/100 000 inv, F90 Hyperaktivitetsstörningar, Ålder: 0-85+, Båda könen. Socialstyrelsens statistikdatabas, 2023-08-14.
[33] Barkley, R. A. (1998). Attention-Deficit Hyperactive Disorder: A Handbook for Diagnosis and Treatment (2nd ed.). New York: Guilford Press.
[34] Sayal, K., Chudal, R., Hinkka-Yli-Salomäki, S., Joelsson, P., & Sourander, A. (2017). Relative age within the school year and diagnosis of attention-deficit hyperactivity disorder: A nationwide population-based study. The Lancet Psychiatry. Published online October 9, 2017.
[35] Richard L. Morrow, E. Jane Garland, James M. Wright, Malcolm Maclure, Suzanne Taylor, Colin R. Dormuth. Influence of relative age on diagnosis and treatment of attention-deficit/hyperactivity disorder in children. CMAJ Apr 2012, 184 (7) 755-762; DOI: 10.1503/cmaj.111619.
[36] Karlstad Ø, Furu K, Stoltenberg C, Håberg SE, Bakken IJ. ADHD treatment and diagnosis in relation to children’s birth month: Nationwide cohort study from Norway. Scand J Public Health. 2017;45(4):343-349. doi:10.1177/1403494817708080.
[37] Zoëga H, Valdimarsdóttir UA, Hernández-Díaz S. Age, academic performance, and stimulant prescribing for ADHD: a nationwide cohort study. Pediatrics. 2012;130(6):1012-1018. doi:10.1542/peds.2012-0689.
[38] Hoshen MB, Benis A, Keyes KM, Zoëga H. Stimulant use for ADHD and relative age in class among children in Israel. Pharmacoepidemiol Drug Saf. 2016;25(6):652-660. doi:10.1002/pds.3962.
[39] Mu-Hong Chen,Wen-Hsuan Lan,Ya-Mei Bai,Kai-Lin Huang,Tung-Ping Su,Shih-Jen Tsai,Cheng-Ta Li,Wei-Chen Lin,Wen-Han Chang,Tai-Long Pan,Tzeng-Ji Chen,Ju-Wei Hsu. Influence of Relative Age on Diagnosis and Treatment of Attention-Deficit Hyperactivity Disorder in Taiwanese Children. The Journal of Pediatrics, May 2016.
[40] William N. Evans,Melinda S. Morrill,Stephen T. Parente. Measuring inappropriate medical diagnosis and treatment in survey data: The case of ADHD among school-age children. Journal of Health Economics, Volume 29, Issue 5, September 2010, Pages 657-673.
[41] Layton, T. J., Barnett, M. L., Hicks, T. R., & Jena, A. B. (2018). Attention Deficit–Hyperactivity Disorder and Month of School Enrollment. New England Journal of Medicine, 379(22), 2122-2130.
[42] Koutsoklenis, A., Honkasilta, J., & Brunila, K. (2019). Reviewing and reframing the influence of relative age on ADHD diagnosis: beyond individual psycho(patho)logy. Pedagogy, Culture & Society. doi: 10.1080/14681366.2019.1624599.
[43] Harris, R. Youngest Children In A Class Are Most Likely To Get ADHD Diagnosis. NPR, 2018-11-28.
[44] Chen MH, Lan WH, Bai YM, et al. Influence of Relative Age on Diagnosis and Treatment of Attention-Deficit Hyperactivity Disorder in Taiwanese Children. J Pediatr. 2016;172:162-167.e1. doi:10.1016/j.jpeds.2016.02.012.
[45] Elder T. E. (2010). The importance of relative standards in ADHD diagnoses: evidence based on exact birth dates. Journal of health economics, 29(5), 641–656.
[46] Shaw P, Eckstrand K, Sharp W, et al. Attention-deficit/hyperactivity disorder is characterized by a delay in cortical maturation. Proc Natl Acad Sci U S A. 2007;104(49):19649-19654. doi:10.1073/pnas.0707741104.
[47] Heyman, S. Omognad kan bedömas som adhd. Sveriges Radio, 2015-04-07.
[48] Obminska, A. Fler adhd-diagnoser bland sent födda. Dagens Medicin, 2012-05-10.
[49] Försäkringskassan. Barns relativa ålder och funktionsnedsättning: Betydelsen av att vara född i slutet av året för vårdbidrag, aktivitetsersättning och assistansersättning. Socialförsäkringsrapport 2016:3. Försäkringskassan, 2016.
[50] E.E. Krabbe, E.D. Thoutenhoofd, M. Conradi, S.J. Pijl & L. Batstra (2014) Birth month as predictor of ADHD medication use in Dutch school classes, European Journal of Special Needs Education, 29:4, 571-578, DOI: 10.1080/08856257.2014.943564.
[51] Jensen PS, Arnold LE, Swanson JM, et al. 3-year follow-up of the NIMH MTA study. J Am Acad Child Adolesc Psychiatry. 2007;46(8):989-1002. doi:10.1097/CHI.0b013e3180686d48.
[52] Simons, P. Researchers question the utility of an ADHD diagnosis. Mad in America, 2017-06-20.
[53] Mad in America. Psychotropic drugs in children and adolescents: Stimulants; ADHD and other behavioral disorders. Mad in America, 2019.
[54] Molina, B. S. G., Hinshaw, S. P., Swanson, J. M., Arnold, L. E., Vitiello, B., Jensen, P. S., Epstein, J. N., Hoza, B., Hechtman, L., Abikoff, H. B., Elliott, G. R., Greenhill, L. L., Newcorn, J. H., Wells, K. C., Wigal, T., Gibbons, R. D., Hur, K., Houck, P. R., & MTA Cooperative Group (2009). The MTA at 8 years: prospective follow-up of children treated for combined-type ADHD in a multisite study. Journal of the American Academy of Child and Adolescent Psychiatry, 48(5), 484–500.
[55] Swanson JM, Arnold LE, Molina BSG, et al. Young adult outcomes in the follow-up of the multimodal treatment study of attention-deficit/hyperactivity disorder: symptom persistence, source discrepancy, and height suppression. J Child Psychol Psychiatry. 2017;58(6):663-678. doi:10.1111/jcpp.12684.
[56] Mills, S. ADHD as Cargo Cult Science. Mad in America, 2021-11-20.
[57] Government of Western Australia; Department of Health (2002). Raine ADHD Study – Long-term outcomes associated with stimulant medication in the treatment of ADHD in children.
[58] Currie, J., Stabile, M., & Jones, L. (2014). Do stimulant medications improve educational and behavioral outcomes for children with ADHD?. Journal of health economics, 37, 58–69.
[59] Storebø, Ole & Krogh, Helle & Ramstad, Erica & Moreira-Maia, Carlos & Holmskov, Mathilde & Skoog, Maria & Gerner, Trine & Magnusson, Frederik & Zwi, Morris & Gillies, Donna & Rosendal, Susanne & Groth, Camilla & Rasmussen, Kirsten & Gauci, Dorothy & Kirubakaran, Richard & Forsbøl, Bente & Simonsen, Erik & Gluud, Christian. (2015). Methylphenidate for attention-deficit/hyperactivity disorder in children and adolescents: Cochrane systematic review with meta-analyses and trial sequential analyses of randomised clinical trials. BMJ (online). 351. h5203. 10.1136/bmj.h5203.
[60] Oh, Y., Joung, Y. S., & Kim, J. (2022). Association between attention deficit hyperactivity disorder medication and depression: A 10-year follow-up self-controlled case study. Clinical Psychopharmacology and Neuroscience, 20(2), 320-329.
[61] Lakić A. Depressive symptoms as a side effect of the sustained release form of methylphenidate in a 7-year-old boy with attention-deficit hyperactivity disorder. Vojnosanit Pregl. 2012;69(2):201-204.
[62] Ghaemi, N. Amphetamines: A Critique. Psychiatry Letter, 2023-06-16.
[63] James M. Swanson et al. Young adult outcomes in the follow-up of the multimodal treatment study of attention-deficit/hyperactivity disorder: symptom persistence, source discrepancy, and height suppression, Journal of Child Psychology and Psychiatry (2017). DOI: 10.1111/jcpp.12684.
[64] Greenhill LL, Swanson JM, Hechtman L, et al. Trajectories of Growth Associated With Long-Term Stimulant Medication in the Multimodal Treatment Study of Attention-Deficit/Hyperactivity Disorder. J Am Acad Child Adolesc Psychiatry. 2020;59(8):978-989. doi:10.1016/j.jaac.2019.06.019.
[65] MacKenzie, L., Abidi, S., Fisher, H., Propper, L., Bagnell, A., & Morash-Conway, J. et al. (2016). Stimulant Medication and Psychotic Symptoms in Offspring of Parents With Mental Illness. Pediatrics, peds.2015-2486. doi:10.1542/peds.2015-2486.
[66] Ramstad, Erica, Storebø, Ole Jakob, Gerner, Trine, Krogh, Helle B., Holmskov, Mathilde, Magnusson, Frederik L., Moreira-Maia, Carlos R., Skoog, Maria, Groth, Camilla, Gillies, Donna, Zwi, Morris, Kirubakaran, Richard, Gluud, Christian and Simonsen, Erik. Hallucinations and other psychotic symptoms in response to methylphenidate in children and adolescents with attention-deficit/hyperactivity disorder: a Cochrane systematic review with meta-analysis and trial sequential analysis. Scandinavian Journal of Child and Adolescent Psychiatry and Psychology, vol.6, no.1, 2018, pp.52-71.
[67] Moran, L. V., Ongur, D., Hsu, J., Castro, V. M., Perlis, R. H., & Schneeweiss, S. (2019). Psychosis with methylphenidate or amphetamine in patients with ADHD. New England Journal of Medicine, 380, 1128-1138. doi: 10.1056/NEJMoa1813751.
[68] Lauren V. Moran, Grace A. Masters, Samira Pingali, Bruce M. Cohen, Elizabeth Liebson, R.P. Rajarethinam, Dost Ongur. Prescription stimulant use is associated with earlier onset of psychosis, Journal of Psychiatric Research, Volume 71, 2015, Pages 41-47, ISSN 0022-3956.
[69] Mad in America. Psychotropic drugs in children and adolescents: Stimulants; ADHD and other behavioral disorders. Mad in America, 2019.
[70] Mad in America. Psychotropic drugs in children and adolescents: Stimulants; ADHD and other behavioral disorders. Mad in America, 2019.
[71] Mad in America. Psychotropic drugs in children and adolescents: Stimulants; ADHD and other behavioral disorders. Mad in America, 2019.
[72] Mad in America. Psychotropic drugs in children and adolescents: Stimulants; ADHD and other behavioral disorders. Mad in America, 2019.
[73] Schrantee, A., Tamminga, H.G., Bouziane, C., Bottelier, M.A., Bron, E.E., Mutsaerts, H.J.M., Zwinderman, A.H., Groote, I.R., Rombouts, S.A., Lindauer, R.J. and Klein, S., 2016. Age-Dependent Effects of Methylphenidate on the Human Dopaminergic System in Young vs Adult Patients With Attention-Deficit/Hyperactivity Disorder: A Randomized Clinical Trial. JAMA psychiatry.
[74] Carlezon WA Jr, Mague SD, Andersen SL. Enduring behavioral effects of early exposure to methylphenidate in rats. Biol Psychiatry. 2003;54(12):1330-1337. doi:10.1016/j.biopsych.2003.08.020.
[75] Kimberly R. Urban, Barry D. Waterhouse, Wen-Jun Gao, Distinct Age-Dependent Effects of Methylphenidate on Developing and Adult Prefrontal Neurons, Biological Psychiatry, Volume 72, Issue 10, 2012, Pages 880-888, ISSN 0006-3223.
[76] DelBello MP, Soutullo CA, Hendricks W, Niemeier RT, McElroy SL, Strakowski SM. Prior stimulant treatment in adolescents with bipolar disorder: association with age at onset. Bipolar Disord. 2001;3(2):53-57. doi:10.1034/j.1399-5618.2001.030201.x.
[77] Biederman J, Faraone S, Mick E, et al. Attention-deficit hyperactivity disorder and juvenile mania: an overlooked comorbidity?. J Am Acad Child Adolesc Psychiatry. 1996;35(8):997-1008. doi:10.1097/00004583-199608000-00010.
[78] Mad in America. Psychotropic drugs in children and adolescents: Stimulants; ADHD and other behavioral disorders. Mad in America, 2019.
[79] Bolaños CA, Barrot M, Berton O, Wallace-Black D, Nestler EJ. Methylphenidate treatment during pre- and periadolescence alters behavioral responses to emotional stimuli at adulthood. Biol Psychiatry. 2003;54(12):1317-1329. doi:10.1016/s0006-3223(03)00570-5.
[80] Molina BSG, Flory K, Hinshaw SP, et al. Delinquent behavior and emerging substance use in the MTA at 36 months: prevalence, course, and treatment effects. J Am Acad Child Adolesc Psychiatry. 2007;46(8):1028-1040. doi:10.1097/chi.0b013e3180686d96.
[81] Swanson JM, Elliott GR, Greenhill LL, et al. Effects of stimulant medication on growth rates across 3 years in the MTA follow-up. J Am Acad Child Adolesc Psychiatry. 2007;46(8):1015-1027. doi:10.1097/chi.0b013e3180686d7e.
[82] Dalsgaard S, Kvist AP, Leckman JF, Nielsen HS, Simonsen M. Cardiovascular safety of stimulants in children with attention-deficit/hyperactivity disorder: a nationwide prospective cohort study. J Child Adolesc Psychopharmacol. 2014;24(6):302-310. doi:10.1089/cap.2014.0020.
[83] Bowling, A., Davison, K., Haneuse, S., Beardslee, W., & Miller, D. P. (2017). ADHD medication, dietary patterns, physical activity, and BMI in children: A longitudinal analysis of the ECLS‐K study. Obesity. doi:10.1002/oby.21949.
[84] Schwartz, B. S., Bailey-Davis, L., Bandeen-Roche, K., Pollak, J., Hirsch, A. G., Nau, C., Liu, A. Y., & Glass, T. A. (2014). Attention deficit disorder, stimulant use, and childhood body mass index trajectory. Pediatrics, 133(4), 668–676.
[85] Simons, P. The ADHD drug epidemic: Addiction, abuse, and death. Mad in America, 2016-09-19.
[86] Wynn, M., Fiore, K. Lowering the Bar: Patient or Addict? — For some an ADHD diagnosis is a ticket to ride the stimulant express. MedPage Today, 2016-09-10.
[87] Storebø, Ole & Krogh, Helle & Ramstad, Erica & Moreira-Maia, Carlos & Holmskov, Mathilde & Skoog, Maria & Gerner, Trine & Magnusson, Frederik & Zwi, Morris & Gillies, Donna & Rosendal, Susanne & Groth, Camilla & Rasmussen, Kirsten & Gauci, Dorothy & Kirubakaran, Richard & Forsbøl, Bente & Simonsen, Erik & Gluud, Christian. (2015). Methylphenidate for attention-deficit/hyperactivity disorder in children and adolescents: Cochrane systematic review with meta-analyses and trial sequential analyses of randomised clinical trials. BMJ (online). 351. h5203. 10.1136/bmj.h5203.
[88] Frost, J. Ritalin may cause children to smoke early, abuse stimulants as adults, UC Berkeley professor says. University of California, Berkeley, 1999-05-05.
[89] Friday, L. The Addiction Puzzle, Part 2: Could ADHD Meds Promote Future Cocaine Use? Boston University, The Brink. 2013-11-19.
[90] U.S. Food and Drug Administration (FDA). FDA updating warnings to improve safe use of prescription stimulants used to treat ADHD and other conditions: Serious risks with misuse, abuse, addiction, and sharing these drugs. U.S. Food and Drug Administration (FDA), 2023-06-13.
[91] Vastag B. Pay attention: ritalin acts much like cocaine. JAMA. 2001;286(8):905-906. doi:10.1001/jama.286.8.905.
[92] West, J. Children’s drug is more potent than cocaine. The Guardian, 2001-09-09.
[93] Government of Western Australia; Department of Health (2002). Raine ADHD Study – Long-term outcomes associated with stimulant medication in the treatment of ADHD in children.
[94] Mad in America. Psychotropic drugs in Children and Adolescents: Stimulants; ADHD and other behavioral disorders. Mad in America, 2019.
[95] Wang, SS. ADHD Drugs Don’t Boost Kids’ Grades. The Wall Street Journal, 2013-07-08.
[96] Guilford, G, Quartz. Study: Adderall Doesn’t Help Kids Get Better Grades. Atlantic, 2014-02-14.
[97] Scheffler, R. M., Brown, T. T., Fulton, B. D., Hinshaw, S. P., Levine, P., & Stone, S. (2009). Positive association between attention-deficit/hyperactivity disorder medication use and academic achievement during elementary school. Pediatrics, 123(5), 1273-1279.
[98] Irena Ilieva, Joseph Boland, Martha J. Farah, Objective and subjective cognitive enhancing effects of mixed amphetamine salts in healthy people, Neuropharmacology, Volume 64, 2013, Pages 496-505, ISSN 0028-3908.
[99] Sharpe, K. Medication: The smart-pill oversell. Nature 506, 146–148 (2014).
[100] Parker J, Wales G, Chalhoub N, Harpin V. The long-term outcomes of interventions for the management of attention-deficit hyperactivity disorder in children and adolescents: a systematic review of randomized controlled trials. Psychol Res Behav Manag. 2013;6:87-99.
[101] Barkley RA, Cunningham CE. Do Stimulant Drugs Improve the Academic Performance of Hyperkinetic Children?: A Review of Outcome Studies. Clinical Pediatrics. 1978;17(1):85-92. doi:10.1177/000992287801700112.
[102] Abrams, L. Study: Ritalin doesn’t help academic performance. The Atlantic, 2013-06-17.
[103] Currie, J., Stabile, M., & Jones, L. (2014). Do stimulant medications improve educational and behavioral outcomes for children with ADHD?. Journal of health economics, 37, 58–69.
[104] Schachar R, Jadad AR, Gauld M, et al. Attention-deficit hyperactivity disorder: critical appraisal of extended treatment studies. Can J Psychiatry. 2002;47(4):337-348. doi:10.1177/070674370204700404.
[105] Langberg, J.M., Becker, S.P. Does Long-Term Medication Use Improve the Academic Outcomes of Youth with Attention-Deficit/Hyperactivity Disorder?. Clin Child Fam Psychol Rev 15, 215–233 (2012). https://doi.org/10.1007/s10567-012-0117-8.
[106] Sroufe, A. Ritalin gone wrong. The New York Times, 2012-01-28.
[107] Pelham WE, Altszuler AR, Merrill BM, et al. The effect of stimulant medication on the learning of academic curricula in children with ADHD: A randomized crossover study. J Consult Clin Psychol. 2022;90(5):367-380. doi:10.1037/ccp0000725.




