
Nevrovitenskapsmannen Peter Sterling avslører en finansiell motivert iver etter å finne sammenheng mellom sosial og psykologisk lidelse og avvik i hjernen, og advarer mot fysisk og kjemisk ‘terapi’ på vårt eneste uerstattelige organ.
Her på Mad in Norway gjengir vi en debatt om hvorvidt psykiske lidelser har en biologisk årsak i forstyrrelser i hjernen. Den første er en kommentar til artikkelen «Causal Mapping of Human Brain Function» av Siddiqi et al. fra 2022, som ble publisert i Nature Reviews Neuroscience. Sterlings kommentar er svært grundig, og gjennomgår det nevrofysiologiske grunnlaget, eller snarere: det manglende grunnlaget for å hevde at det er årsakssammenheng mellom anatomiske eller nevrofysiologiske fenomener og psykiske lidelser. Artikkelen henvender seg primært til et spesialisert publikum. En del spesielle begreper og forkortelser er ikke forklart, her henvises til referansene for forklaring.
Den andre artikkelen er et tilsvar til psykiateren Awais Aftab sitt blogginnlegg med kritikk av den første artikkelen finner du her.
Av Peter Sterling – publisert på Mad in America 29. juli 2023.
Oversatt til norsk av Deepl og gjennomgått av forskningsredaksjonen i Mad in Norway.
Her kommenterer jeg artikkelen «Causal Mapping of Human Brain Function» (heretter kalt «oversiktsartikkelen» eller bare «artikkelen» overs. anm.) av Siddiqi et al. fra 2022, som ble publisert i Nature Reviews Neuroscience. Jeg plasserer resonnementet i den historiske konteksten av psykokirurgi og andre fysiske manipulasjoner av hjernens funksjon – og også i den nåværende konteksten av ny kunnskap fra hjerneavbildning, omfattende studier av genomet og longitudinelle studier av mentale forstyrrelser. Her er oversiktsartikkelens uttalte mål:
Denne gjennomgangen fokuserer på symptomlokalisering, som har som mål å identifisere årsakssammenhenger mellom symptomer og nevroanatomi. Når det lykkes å lokalisere et symptom, kan det potensielt behandles ved å modulere den korresponderende nevroanatomien. Det andre målet, å kartlegge retningen på informasjonsflyten, søker å forstå hvordan en hjerneregion kan påvirke en annen. I disse eksperimentene forsøker man å estimere retningen på informasjonsflyten mellom to eller flere knutepunkter i hjernen ved hjelp av ulike mål på effektiv konnektivitet … Lignende tilnærminger har nå blitt brukt til å kartlegge den kausale nevroanatomien ved bevegelsesforstyrrelser, stemningslidelser, angstrelaterte lidelser, psykotiske lidelser, bevissthetsforstyrrelser og en rekke andre nevropsykiatriske fenomener.
Artikkelen innledes med å ta for seg identifiserte nevrologiske lidelser med identifiserte årsaker og identifiserte behandlingsformer basert på identifisert nevrovitenskap. Det primære eksemplet er Parkinsons sykdom, hvis umiddelbare årsak er tap av dopaminerge nevroner i substantia nigra, og hvis behandling innebærer å tilføre L-Dopa som omdannes til Dopamin til de gjenværende dopaminerge synapsene slik at de fortsetter å produsere og frigjøre dopamin som respons på naturlige stimuli som en del av det naturlige kretsløpet. Dette resonnementet er vel og bra. Men så gjør oversiktsartikkelen en rask vending: Den snur argumentet på hodet.
Mens nevrologien tar utgangspunkt i kjente skader som forårsaker kjente symptomer, og finner effektive behandlingsmetoder basert på kjent nevrovitenskap, tar denne anmeldelsen utgangspunkt i mentale forstyrrelser som den hevder er symptomer på en underliggende «hjernelidelse», som den hevder å «lokalisere nevroanatomisk» for å «behandle» med hjernemanipulasjoner som det ikke finnes noe nevrovitenskapelig grunnlag for. Dermed argumenterer oversiktsartikkelen med å sette likhetstegn mellom noe som ikke er kjent og noe som er kjent, og håper tilsynelatende at forskjellen skal gå ubemerket hen.
Det vi vet om den indre organiseringen av prefrontal cortex tyder på at det er lite sannsynlig at det hjelper å rote i den
For å gjøre det helt klart: Det finnes ingen nevrovitenskapelige holdepunkter for å hevde at noen mental funksjon skulle bli bedre av å fjerne eller stimulere en bestemt struktur i prefrontal cortex eller tilhørende subkortikale regioner. Tvert imot tyder det vi vet om den indre organiseringen av prefrontal cortex på at det er lite sannsynlig at det hjelper å rote i den. Enhver antydning om det motsatte er bare vill spekulasjon. Oversiktsartikkelen forsøker å rettferdiggjøre sitt narrativ ved å hevde at resultatene er effektive. Men jeg har hørt slike påstander før, og de holder aldri vann. Som det fremgår nedenfor kan dette «kunnskapsgrunnlaget» sammenlignes med en serie «pyramidespill».
Litt historie om psykiske lidelser og desperate «kurer» mot dem
Jeg begynte å engasjere meg i problemet med psykiske lidelser og deres desperate kurer i 1972, tidlig i min karriere ved University of Pennsylvania (UPenn), da en besøkende delte en artikkel i New York Post om lobotomier som ble utført på barn. Jeg kunne ikke tro det, men utrolig nok fant jeg de publiserte medisinske rapportene. Dessuten var dette ikke isolerte tilfeller. Frontal-lobotomi og andre former for «psykokirurgi», som jeg antok at man hadde sluttet med på 1950-tallet, ble fortsatt utført ved UPenn og andre medisinske fakulteter i Philadelphia. I 1967 og 1969 utførte Dr. Robert Groff, professor i nevrokirurgi, flere prefrontale lobotomier på en ung mann, Stanley Chase, og påførte ham en høyresidig hemiplegi og en stadig lavere IQ på grunn av en gjennomgående hydrocephalus forårsaket av subdural blødning.
Tidlig på 1970-tallet utførte Jewell Osterholm ved Philadelphias Hahnemann Hospital fremre cingulotomi for å behandle narkotikamisbruk; Thomas Ballentine ved Harvards Massachusetts General Hospital utførte cingulotomi for å behandle depresjon og kroniske smerter; William Scoville ved Yale utførte frontal lobotomi og deretter bilateral temporallobektomi for å behandle schizofreni; Vernon Mark ved Massachusetts General utførte amygdalotomi for å behandle «voldelig» atferd – for å nevne noen få. Jeg publiserte min forståelse av denne praksisen (Sterling, 1978) og vitnet i Federal District Court på vegne av Stanley Chase (noe som ble rapportert i Philadelphia Evening Bulletin 1. november 1975).
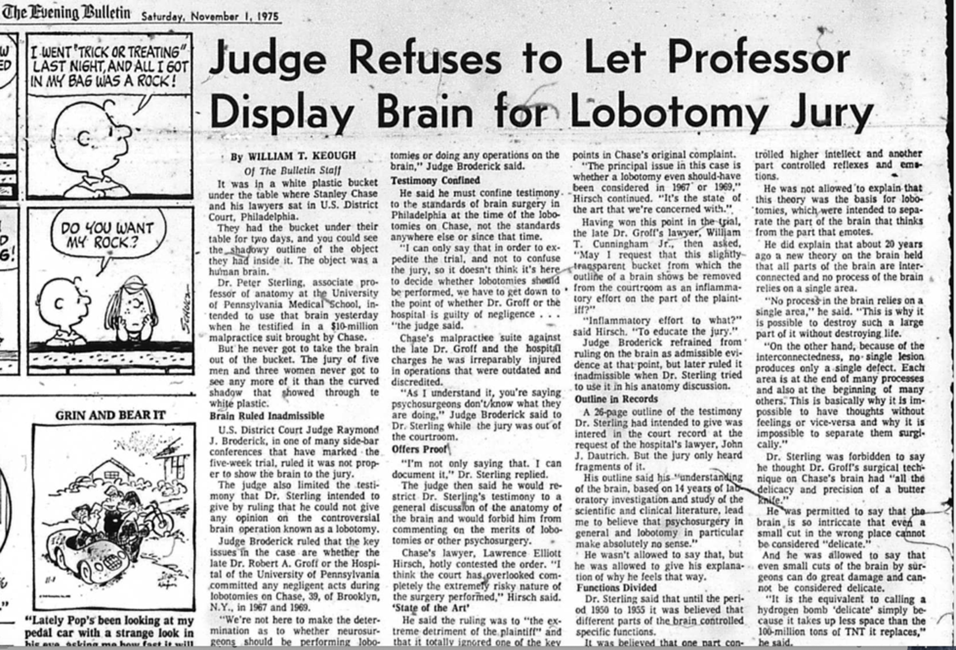
Listen over symptomer som ble behandlet med prefrontal lobotomi, leukotomi (kutting av hjernebaner), cingulotomi, amygdalotomi og så videre, inkluderte depresjon, mani, tvangshandlinger, avhengighet, kroniske smerter, kriminell atferd og voldelig atferd. Resonnementet begynte alltid med at man fant et område i hjernen som, når det ble skadet ved et uhell eller eksperimentelt hos en ikke-menneskelig primat, beroliget forsøkspersonen og muntret dem opp. Dette var det «kausale resonnementet» fra første stund – fra 1935 og fremover. Kirurger rapporterte om strålende resultater; for eksempel rapporterte Geoffrey Knight, en ledende britisk nevrokirurg, at en av hans deprimerte pasienter nå kunne oppleve «normal morskjærlighet» etter at frontallappene var blitt frakoblet bilateralt(!)
Etter tusenvis av slike rapporter trykket Life Magazine i 1947 en artikkel med tittelen «Psychosurgery: Operation to Cure Sick Minds Turns Surgeon’s Blade into an Instrument of Mental Therapy», og oppfinneren av lobotomien fikk Nobelprisen i 1949. Men de påståtte fremskrittene bleknet med tiden. Da måtte pasientene kjempe for seg selv med det som var igjen av forstand. Kort sagt, psykokirurgi fungerte ikke. I tillegg brøt den med medisinens hovedprinsipp om først og fremst ikke å skade. På grunn av psykokirurgiens terapeutiske fiasko avtok bruken over flere tiår (Sterling, 1978; Valenstein, 1986; 1987).
Men nå er alt dette glemt, og en ny generasjon psykokirurger har fått vind i seilene. I tillegg får de støtte fra fremtredende tidsskrifter som publiserer de samme gamle rapportene om enkelttilfeller som hevder at resultatene er gode, selv når en enkel inspeksjon viser at de åpenbart ikke er gode. Ta for eksempel disse utdragene fra en nylig publisert «kasuistikk» i Frontiers in Neuroscience (He et al., 2022):
«Somatisk symptomlidelse (Somatic Symptom Disorder, SSD) er en form for psykisk lidelse som forårsaker ett eller flere plagsomme somatiske symptomer som fører til en betydelig forstyrrelse i hverdagen, og som kjennetegnes av overdrevne tanker, følelser eller atferd knyttet til disse symptomene… Med tanke på pasientens økonomiske status og hennes manglende økonomiske evne til å ha hyppige, langvarige legekonsultasjoner, valgte hun og familien å gjennomføre bilateral fremre kapsulotomi…»
I rapporten forklares det at «bilateral fremre kapsulotomi» [bilateral lesjon av den fremre delen av Capsula Interna] er et konvergenspunkt for viktige hvite substansfibre som forbinder prefrontal og fremre cingulate cortice med hippocampus, amygdala og thalamus. Stedet er med andre ord et knutepunkt for de mest kritiske strukturene i menneskets frontallapp. Legg merke til at denne pasienten i Folkerepublikken Kina tilsynelatende er for fattig til å ha råd til vedvarende psykoterapeutisk behandling. Rapporten fortsetter:
«Pasientens somatiserings-, depresjons- og angstsymptomer samt livskvalitet bedret seg betydelig og jevnt … Pasienten utviklet imidlertid nye somatiseringssymptomer, inkludert svimmelhet, hodepine og brystsmerter, 10 måneder etter operasjonen. Pasienten gjenopptok derfor behandlingen med flupentixol og melitracen for å kontrollere de nye symptomene. Denne studien viser at bilateral anterior kapsulotomi ser ut til å være en komplementær behandling for refraktær SSD med depressive symptomer og angstsymptomer… I denne rapporten ble en pasient med refraktær SSD ledsaget av depresjon og angst effektivt behandlet.»
Men hvordan skal man få den konklusjonen til å stemme overens med denne erkjennelsen?
«Ettersom det ikke ble foretatt noen personlighetsrelatert vurdering før operasjonen, var det ikke mulig å fastslå nøyaktig om pasientens personlighet endret seg. I tillegg utviklet pasienten nye somatiske symptomer 10 måneder etter operasjonen. Selv om de nye somatiske symptomene ble brakt under kontroll med medisiner, er det verdt å undersøke langtidseffekten av disse i en lengre oppfølgingsstudie. Det er interessant at bruken av flupentixol og melitracen før operasjonen mislyktes, mens det effektivt kontrollerte symptomene etter operasjonen. Det er derfor nødvendig å finne ut hvilke(n) mekanisme(r) som ligger til grunn for gjenopprettelsen av de terapeutiske effektene av medikamentene etter skader i fremre gren av Capsula Interna.»
Hvorfor publiserer Frontiers dette forferdelige tullet? Jeg mener at det representerer en dyp korrupsjon som er i ferd med å snike seg inn i nevrovitenskapen igjen – som vi skal se nærmere på nedenfor.
Denne rapporten ligner mange av rapportene fra 1970-tallets psykokirurger, som Ballentine, hvis tilfeller ble gjennomgått av Teuber et al (1976), og andre tilfeller gjennomgått av Mirsky og Orzack (1976), alle oppsummert med fullstendige referanser i Sterling (1978). Mønsteret er stereotypt: påstander om kortvarig respons med påfølgende tilbakefall og videre behandling med medikamenter. Mønsteret ligner på det som gjelder for elektrokonvulsiv terapi (ECT), som det er allment erkjent at forårsaker hukommelsestap. Utøvere av ECT benekter at behandlingen fører til store tap av langtidshukommelse, og de holder fast ved sin fornektelse ved å unnlate å utføre enkle hukommelsestester på forhånd – noe som først ble rapportert av Irving Janis i 1950, som fant betydelige tap (Sterling, 2000, 2001). Etter hvert som utøverne av ECT går over til transkraniell magnetstimulering (TMS), erkjenner de endelig at dette er «mye tryggere». Det vil si at de endelig innrømmer at ECT ikke er trygt. Men TMS har akkurat begynt å ta av, så det er ikke sikkert at det vil vise seg før om et tiår om det også er utrygt.
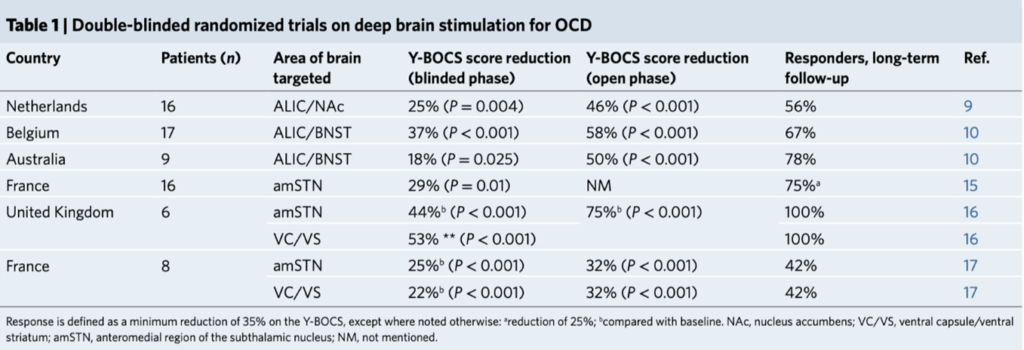
Nå foreslår nevrokirurgen Veerle Visser-Vandewalle og 41 kolleger (2022) dyp hjernestimulering (DBS; en metode som innebærer at man borer hull i hodeskallen og fører elektriske ledninger dypt inn i hjernevevet) for tvangslidelser, og betegner manglende tilbud av denne behandlingen for en tilgjengelighetskrise. Rapporten, som er publisert i tidsskriftet Nature Medicine, konkluderer: «DBS bør ikke betraktes som en siste utvei i det terapeutiske arsenalet, men i stedet som en del av en sekvensiell synergistisk tilnærming for å utfylle effekten av konvensjonelle behandlinger.» Rapporten fortsetter med å klage over at forsikringsselskapene ikke vil betale for behandlingen. Her er deres viktigste eksempel på effekt: «16 pasienter ble randomisert til en to ukers crossover-periode … I crossover-fasen var den gjennomsnittlige forskjellen i Y-BOCS-score 8,3 poeng (P = 0,004), det vil si en forbedring på 25 %». Jøss! 25 % forbedring i løpet av 2 uker? Hallo Nature Medicine?
I alt ble 72 pasienter fordelt på 6 studier med 5 forskjellige stimuleringssteder i hjernen studert i bare noen uker. I rapporten står det «Langsiktige oppfølgingsstudier har også dokumentert varigheten av responsen over flere år», uten at dette utdypes nærmere. «Respons» ble definert som en reduksjon på minst 35 % på Y-BOCS»., De fleste reduksjonene i den blindede fasen var så vidt over dette. De største effektene oppstod i den åpne fasen, det vil si den ukontrollerte fasen hvor placeboeffekter kan forekomme (tabell 1).
Hovedforfatteren erkjenner å være medlem i rådgivende utvalg og mottaker av honorarer fra Medtronic, Boston Scientific og Abbott, og mange av de andre bidragsyterne har en lang liste med lignende «konkurrerende interesser». At Nature Medicine publiserer så ynkelig svake resultater fra forfattere med økonomiske interesser i industrien, ser jeg på som enda et bevis på en virkelig «krise»: et økende samrøre mellom Big Scientific Publishing og Big Pharma/Medical Electronics. Dette sammensuriet av resultater ville ikke blitt publisert hvis det var skrevet av nevrovitenskapsmenn som studerte gnagere!
At Nature Medicine publiserer så ynkelig svake resultater fra forfattere med økonomiske interesser i industrien, ser jeg på som enda et bevis på en virkelig krise
I en annen enkeltstående rapport brukes flere implanterte elektroder til å behandle depresjon, og det hevdes at resultatene er utmerkede, tilsynelatende remisjon, i omtrent ett år (Sheth et al 2022). Men legg merke til disse opplysningene på slutten av artikkelen:
SAS er konsulent for Boston Scientific, Neuropace, Abbott og Zimmer Biomet. NP er konsulent for Boston Scientific og Abbott. WG har mottatt donert utstyr fra Medtronic og er konsulent for Biohaven Pharmaceuticals. SJM har vært konsulent for Alkermes, Allergan, Axsome Therapeutics, Clexio Biosciences, Engrail Therapeutics, Intra- Cellular Therapies, Janssen, Neurocrine, Perception Neurosciences, Praxis Precision Medicines og Sage Therapeutics. CCM er konsulent for Boston Scientific, mottar royalties fra Hologram Consultants, Neuros Medical og Qr8 Health og er aksjonær i følgende selskaper: Hologram Consultants, Surgical Information Sciences, CereGate, Autonomic Technologies, Cardionomic og Enspire DBS. Resten av forfatterne rapporterer ingen biomedisinske økonomiske interesser eller potensielle interessekonflikter.
Denne rapporten om et gunstig korttidsutfall for én person ble forsterket av en nyhetsartikkel i Nature (Drew, 2022), noe som sannsynligvis økte aksjekursene til forfatterne, selv om historien forutsier tilbakefall. Det bringer oss til dr. Helen Mayberg.
Sagaen om Dr. Mayberg
Dr. Mayberg utviklet en overbevisning om at alvorlig depresjon er forbundet med patofysiologi i frontallappen. Hun utførte noen små, ukontrollerte studier med DBS og overtalte en utstyrsprodusent til å sponse en stor randomisert klinisk studie (RCT) som fikk navnet The BROADEN (BROdmann Area 25 DEep brain Neuromodulation) Study. På grunn av dårlige tidlige resultater ble studien avbrutt. En lang artikkel av David Dobbs i The Atlantic (2018) forsvarer Mayberg og hevder at hun ble dårlig behandlet av RCT-sponsorene. Her, mot slutten av artikkelen, er Dobbs’ innrømmelse:
«Mayberg har lenge tilbudt pasientene sine omfattende, personlig tilpassede programmer med psykiatrisk og sosial støtte for å hjelpe dem med å gjenoppbygge livene sine. Etter mange år med dype depresjoner har de fleste menneskers liv, relasjoner og tenkemåte vært preget av sykdom og funksjonshemming lenge og dypt nok til at en operasjon alene neppe ville kunne løse hele problemet. I likhet med pasienter som har reparert et kne, sier Mayberg, «trenger de rehabilitering for å bli friske igjen». Derfor hjelper teamet hennes dem med å få psykoterapi, ergo- eller fysioterapi for å gjenoppbygge ferdigheter eller fysisk helse, og annen assistanse for å sette dem i kontakt med nødvendige sosiale tjenester.»
Broaden-studien tilbød kun støtte etter operasjonen, og for å unngå statistiske forstyrrelser ble det uttrykkelig utelukket at det ble gitt psyko- eller medikamentell behandling som ikke var i gang før studien. Dette isolerte det kirurgiske inngrepet statistisk sett, men reduserte sannsynligvis sjansen for bedring.
Med andre ord virket Maybergs åpne forsøk lovende på grunn av støtten og karismaen hun ga, og når dette ble fjernet, virket ikke DBS-en i seg selv. Dobbs bemerker også at når RCT-studien ble avbrutt og pasientene fortsatte med DBS i et åpent studiedesign, ble de gradvis bedre over flere måneder. Det skal være et kjennetegn ved DBS at pasientene skal være friske når de forlater operasjonsbordet. Så den gradvise forbedringen kan tas for å være en placeboeffekt – som i Maybergs eget tidlige arbeid. Denne tilnærmingen har nå mislyktes i to randomiserte kontrollerte studier (Drew, 2022; Dougherty et al, 2015).
Oversiktsartikkelens videre forslag
Oversiktsartikkelen foreslår ny teknologi for bedre å kunne lokalisere symptomer – som depresjon, tvangslidelser og mani – til bestemte områder i hjernen, slik at man kan visualisere akkurat det rette stedet å stimulere eller koagulere. Den foreslår til og med at Bildediagnostikk nå kan bidra til å spore funksjonelle kretser for spesielle typer atferd, som «kriminell atferd» og «fri vilje».
Oversiktsartikkelen gir en feilaktig fremstilling: (i) hva dagens nevrovitenskap faktisk vet om den funksjonelle arkitekturen i primaters prefrontale cortex, og (ii) hva dagens nevroavbildningsstudier og genom-omfattende assosiasjonsstudier (GWAS) skulle kunne avdekke om «psykisk sykdom». Artikkelen ignorerer hva nyere longitudinelle studier viser om utbredelsen av psykiske lidelser og deres skiftende form. Hvert av disse punktene tas opp nedenfor.
Prefrontal cortex’ funksjonelle arkitektur [etter Sterling & Laughlin, 2015, kapittel 12].
Alle nerveimpulser med sensorisk informasjon (med unntak av luktesans) blir, når de kommer inn i hjernen, sendt til bestemte kjerner i thalamus der de bearbeides og sendes videre til hjernebarken. Der omdannes signalene til kompakte representasjoner og sorteres for videre bearbeiding i spesifikke områder for farge, bevegelse, gjenstander og så videre. Disse områdene kobles sammen i distinkte strømmer, for eksempel at en visuell strøm identifiserer hva og en annen strøm identifiserer hvor. Alle strømmene projiseres fremover – mot fremre del av hjernen.
Disse prosesseringsstrømmene omdanner gradvis sansemønstre til abstraksjoner. For eksempel reagerer synsområder hos evolusjonens tidlige arter på orienterte flekker av lys og mørke, mens senere områder (hos primater) reagerer selektivt på ansikter og til slutt på bestemte ansikter. Det gjøres store anstrengelser for å forstå hvordan dette fungerer, det vil si å finne ut hva disse områdene egentlig beregner, men de fleste forskere er enige om at årsaksmodellen for ansiktsgjenkjenning er foreløpig og i utvikling. I dette spektakulære arbeidet med å spore informasjonsflyten er det brukt flere metoder, blant annet opptak fra individuelle nevroner i hvert av de identifiserte områdene, opptak av oksygen i blodet med en romlig oppløsning på en millimeter og en tidsoppløsning på under et sekund med superfølsomme CCD-kameraer. Dette er detaljnivået som kreves for å spore årsakssammenhenger som er relevante for menneskelig atferd. I oversiktsartikkelen baserer man seg imidlertid på metoder som har en oppløsning og følsomhet som er flere størrelsesordener lavere.
På det neste dypere nivået av ansiktsanalyse må det finnes synaptiske kretser (i hjernen) som kan utføre de antatte beregningene. Men kretser for ansiktsgjenkjenning er ennå ikke studert på dette detaljnivået. Det er dit nevrovitenskapen er på vei og må gå – i motsatt retning av den retningen som foreslås i oversiktsartikkelen. Oversiktsartikkelen antyder at ny avbildning av nevrologiske skader korrelert med endringer i atferd og mental tilstand potensielt kan tilføre noe. Kanskje det, men den største innsikten fra denne tilnærmingen ble oppnådd på slutten av 1800- og 1900-tallet, og det er lite sannsynlig at de bitene som foreslås i rapporten, vil tilføre noe særlig til det som ble oppdaget av Broca, Wernicke og senere nevrologiske undersøkelser oppsummert av Norman Geschwind rundt 1965. Mange etterfølgende forskere bidro i beskjeden grad med denne tilnærmingen – for eksempel ved å analysere individer med Overskjæring av Corpus Callosum, (forbindelsen mellom høyre og venstre hjernehalvdel, som av og til ble utført på personer med alvorlig epilepsi (overs. anm.). Det er fint å fortsette denne tradisjonen med å sammenligne lesjoner med tap, spesielt nå som bildediagnostikken er blitt mye bedre. Men det vil neppe gi særlig ny innsikt. Oversiktsartikkelen påstand om det motsatte er uten grunnlag.
De sensoriske og perseptuelle mekanismene som er representert i de to synsstrømmene, ble optimalisert tidlig i hjernens evolusjon og har blitt bevart. Menneskets netthinne og primære visuelle cortex er for eksempel nesten umulig å skille fra netthinnen og cortex hos makaker og sjimpanser (Sterling 2020, fig. 4.7 og 4.8). Men etter hvert som visse beregninger ble viktigere for mennesker, ble de essensielle kortikale områdene utvidet kraftig, spesielt i pannelappen. For eksempel ble «leppesmekke»-området hos aper til 15 distinkte områder for menneskelig språk (oppsummert i Sterling, 2020). Menneskets prefrontale cortex ekspanderte absolutt mer enn hos aper og sjimpanser, men ekspanderte også i forhold til hjernens størrelse.
Siden den kortikale prosesseringen går bakfra og forover i hjernen, samler prefrontal cortex all beregnet visdom: fortid og nåtid, internt og eksternt, presserende og mindre presserende. Prefrontal cortex integrerer alle strømmene for å forutsi hva vi trenger mest, hva som sannsynligvis vil være mest givende, og hva som er den optimale planen. Prefrontal cortex vekker besluttsomheten og utholdenheten som kreves for å gjennomføre. De prefrontale områdene er subkortikalt koblet til striatum, som inneholder «læringskretser» som belønner suksess og straffer fiasko. Mellom de prefrontale områdene og striatum går kretser for kontroll av arbeidet vårt, kretser for selvkritikk og kretser for «selvsnakk»-stemmen i hodet (Kross, 2021). Alle våre evner til å produsere kunst og musikk, til å forestille oss og bygge Webb-teleskopet, til å planlegge et terrorangrep eller til å begå selvmord beregnes/konkretiseres i prefrontal cortex. Når vi får atferdsforstyrrelser, er det derfor naturlig at mye foregår i dette nevroanatomiske området.
Det betyr imidlertid ikke at hvert sett av symptomer har et eget locus som kan behandles uavhengig av hverandre. De 15 områdene er ordnet etter designprinsippet korteste signalvei (Sterling og Laughlin 2015, kapittel 13). Dette plasserer de sterkest sammenkoblede områdene nærmest hverandre, noe som sparer både plass og energi til beregning (figur 1). Destruksjon eller stimulering av et hvilket som helst av disse områdene må ha sterk innvirkning på alle de andre, pluss de kritiske subkortikale områdene som de er forbundet med.
Columbia-Greystone-prosjektet
I den sene lobotomitiden ble det gjort forsøk på å lokalisere de antatt positive effektene av lobotomi ved å fjerne deler av utvalgte Brodmann-områder (Columbia-Greystone-prosjektet, 1947). En oppsummering skrevet 70 år senere av en gruppe nevrokirurger forteller:
«Tjuefire pasienter ble operert: …det kortikale vevet i den rostromediale frontallappen ble fjernet helt til man nådde den hvite substansen. I denne studien var mengden grå substans som ble fjernet, avhengig av indikasjonen for operasjonen: 30-35 g ble fjernet fra hver side hos pasienter med kronisk schizofreni, 20-25 g hos pasienter med tvangslidelser eller depresjon, og 15-20 g hos pasienter med primære smerteplager. Etter noen få innledende operasjoner mente forskerne at den største effekten kunne oppnås ved å fokusere på fjerning av Brodmann-områdene 9 og 10…. Kirurgene bemerket ofte at den aktuelle kortikale substansen virket grovt unormal (fast, atrofisk, gul og/eller inneholdt unormalt utseende blodårer), men mikroskopiske vevsanalyser viste ingen gjennomgående abnormalitet i det fjernede vevet. (Holland et al., 2017; min utheving).»
De antatte avvikene i det utskårne hjernevevet som ble rapportert av de opprinnelige nevrokirurgene, ble ikke bekreftet ved senere histologiske undersøkelser. Vi kan konkludere med at dette ikke var observasjoner uten skjevheter, men noe som ligner mer på hallusinasjoner. Til slutt var bare 11 pasienter friske nok til å forlate sykehuset, men av disse ble ni avvist av familiene sine, noe som tyder på at de fortsatt var svært forstyrrede. Columbia-Greystone-evalueringene var helt ublindede, så de endelige konklusjonene om hvem som ble hjulpet og hvor mye, er nesten helt sikkert overdrevne. Forfatterne fra 2017 (nevrokirurger) undergraver deres eget inntrykk av at resultatene var gode ved å skrive: «Til tross for funnene i Columbia-Greystone-prosjektet begynte psykokirurgisk praksis å avta betydelig på 1950-tallet». Disse moderne nevrokirurgene aksepterte tilsynelatende ukritisk det ikke-blindede forsøket på 24 innlagte pasienter som ble delt inn i ulike små grupper for ulike operasjoner for å behandle ulike symptomer. Forfatterne mener tilsynelatende at resultatene var gode nok til å rettferdiggjøre en fortsettelse!
Hva var det som angivelig var patologisk, og hvordan skulle det «fikses» ved å fjerne det?
Men faktum er at disse operasjonene ikke «virket». Hvordan kunne de det? Det fantes ikke noe rasjonale basert på teoretisk og eksperimentell forståelse av hvordan de prefrontale områdene fungerer, eller hva man kan forvente når en kirurg fjerner 30-35 gram hjernevev. Hva var det som angivelig var patologisk, og hvordan skulle det «fikses» ved å fjerne det? Hvilket område ville det være «best» å fjerne – når vi vet at de alle henger nøye sammen? Selv i dag virker de som fortsatt tror på og praktiserer nevrokirurgi ubekymret – og derfor utgjør de en trussel.
Såkalte «biomarkører» for psykiske lidelser
I sensoriske områder kan lokale forstyrrelser av EEG manifestere seg som ”migrerende bølger av avflatede hjernebølger”, som for eksempel «stakittgjerdet» man ser under et migreneanfall i V1. Og når forstyrret elektrisk aktivitet sprer seg til motorisk cortex, manifesterer det seg som et grand mal-anfall som forårsaker voldsomme muskelsammentrekninger. Men det finnes ingen bevis for at humørsvingninger eller atferdsforstyrrelser skyldes at kortikale kretser er dempede eller (får) gir anfall. Til tross for at man har forsøkt å finne «biomarkører» for mentale forstyrrelser, er det fortsatt vanskelig å finne dem (Insel, 2022). To nylige storskala nevroavbildningsstudier finner ingen holdepunkter for å skille mellom deprimerte og normale personer, eller til og med for å skille mellom de to populasjonene (referert i Sterling, 2022). Dette tyder på at oversiktsartikkelens påstander om å kunne identifisere regioner av interesse for depresjon, inkludert underkategorier, og «kriminell atferd» og «fri vilje», er artefakter. Slike påstander dukker uunngåelig opp i små studier: budskapet fra nevrovitenskapen må komme ut: Ikke ha tillit til små studier.
Oversiktsartikkelen vender ofte tilbake til et bestemt mål: «å modulere nevroanatomien». Vi kan saktens «modulere» den nå med TMS og lignende, men i hvilken retning? Hva slags nevrovitenskap er det som tyder på at gjentatt zapping av prefrontal cortex vil lindre depresjon? Ingenting. Men når klinikere hevder at «det virker», er det den samme gamle troen på vidundermedisin. Sannsynligvis vil de positive effektene som rapporteres i små, kortsiktige og dårlig kontrollerte studier, være positive. Men på lengre sikt og i større studier vil TMS ikke hjelpe, fordi det ikke finnes den minste begrunnelse. Hvis du vil mobilisere frontallappens kretser for humør, kan du prøve et håndtrykk, en berøring, et smil, en klem, litt ros, en spasertur. Ikke bare én gang, men hver dag – i stedet for de daglige pillene. Det er selvsagt ikke sikkert at dette er nok for alle, men det er en begynnelse, og det er i hvert fall en god begrunnelse.
Oversiktsartikkelen kommer med enda en kortslutning: De sammenligner det terapeutiske programmet med Wilder Penfields, som brukte elektrisk stimulering til å lokalisere og kartlegge ulike funksjonsområder. Oversiktsartikkelen hevder at denne tilnærmingen kan identifisere områder som forårsaker psykiske symptomer, slik at de kan behandles med «lokalisert» stimulering. Men Penfield lokaliserte områder med normal funksjon for å unngå dem samtidig som han fjernet påviselig skadet kortikalt vev. Når Penfields elektrode traff et «språk»-område i venstre hjernehalvdel, gjenkjente han det fordi stimuleringen, langt fra å forbedre språkfunksjonen, avbrøt taleren midt i en setning. Dette er helt logisk fordi de nevrale beregningene som kreves for å forstå og uttrykke språk, avhenger av kortikale mikrokretsløp som er altfor komplekse til at de kan «forbedres» ved blind bruk av elektriske stimuli.
Riktig bruk av «modellorganismer»
Mye stor vitenskap har blitt gjort ved å studere «modellorganismer», blant annet bakteriofager (virus som angriper bakterier), E. coli, rundorm, C. elegans, sebrafisk, mus og ikke-menneskelige primater. En modell er mest nyttig når nivået den studeres på, er evolusjonært bevart på grunn av dens suksess. DNA-replikasjonen vår ligner på bakteriofagene, karbohydratmetabolismen, proteinsyntesen og døgnklokkene våre ligner på bakterier, mens G-proteinene, metabolismen og utviklingssignalene våre ligner på ormer. Våre nerveimpulser er blekksprutlignende, og våre synaptiske mekanismer er blekksprut-, flue- og froskelignende. Det som er viktig for psykiatrien, er at nervesystemet vårt for belønningslæring er ormelignende. Det betyr at den er en halv milliard år gammel.
På den annen side, når vi bruker en modellorganisme til å studere fenomener som har utviklet seg flere titalls millioner år etter vår siste felles forfader, kan sammenligningene bli misvisende, til og med latterlige. Vi har derfor mye å lære av å studere «the connectome» i hjernebarken hos mus, fordi vår hjerne har bevart mye av strukturen på lokalt kretsnivå. Men når det gjelder det neste trinnet, grupperingen av kretser i beregningsenheter, som «søyler» og «striper» og «klatter», og grupperingen av disse i strømmer av spesialiserte områder og «flekker» for å gjenkjenne gjenstander, ansikter og språklige symboler, ville musens hjernebark ikke ha vært til mye hjelp. Gnagerens «tønnefelter» har vært nyttige som en modell for beregning på lavt nivå og synaptisk plastisitet, men kunnskap om tønnefeltene ville ikke ha ført til at vi kunne forestille oss den funksjonelle arkitekturen i menneskets visuelle system – det krevde samordnede studier av ikke-menneskelige primater, hvis struktur vi har bevart i ca. 30 millioner år etter vår siste felles forfader (Figur 2).
Nå gjør det «gnagerpsykiatriske industrikomplekset» krav på musen som en modell for å studere og behandle mentale forstyrrelser knyttet til prefrontal cortex. Men i løpet av de nesten 100 millioner årene som er gått siden vår siste felles forfader, har hjernen vår blitt ca. 3800 ganger større enn musehjernen (Figur 3).
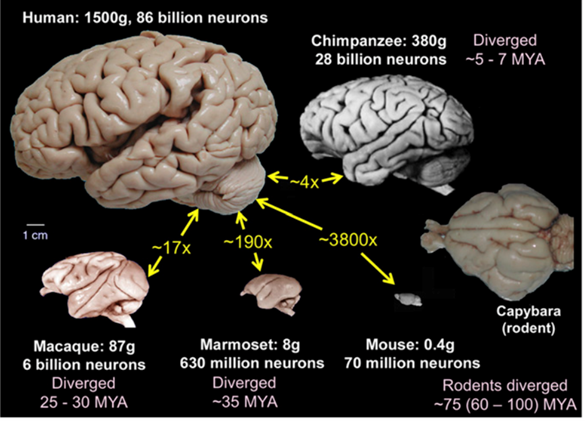
Mens musens «prefrontale» cortex danner en smal halvmåne foran, som den bleke kanten på tommelfingerneglen din, er menneskets prefrontale cortex til sammenligning så stor at den opptar omtrent en fjerdedel av hele hjernen. Menneskets prefrontale cortex omfatter mer enn 20 områder (figur 4). Ingen av disse finnes i musehjernen, som derfor ikke kan tjene som modell for den funksjonelle organiseringen.
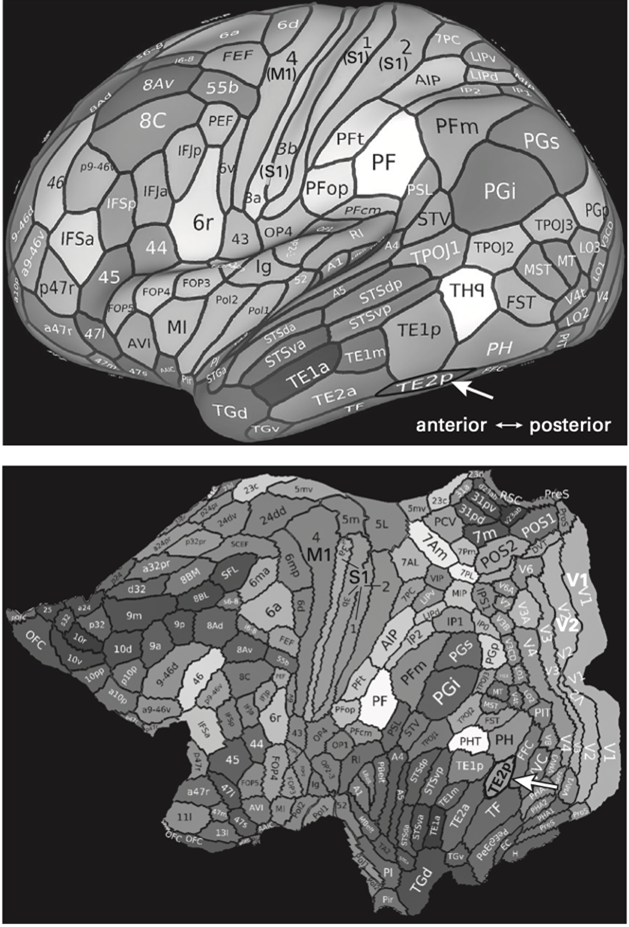
En fremtredende nevrovitenskapsmann skrev til meg om denne groteske sammenligningen: «Jeg har en lignende forakt for det «gnager-psykiatriske-industri-komplekset». Det synes for eksempel å være akseptert at en mus som unngår et åpent felt lider av angst, når det er det eneste intelligente valget hvis du tilfeldigvis er en mus. Analogt kan man si at mennesker som nekter å svømme over Den engelske kanal, er altfor engstelige. Så la oss finne et medikament som får dem til å kaste seg uti…»
Kortikale «dendrittiske pigger»: en «biomarkør» ved schizofreni?
Dette avsnittet ble ganske langt, men jeg tar det med fordi aktørene er ledende på vårt felt, opererer på høyeste nivå i de mest anerkjente institusjonene og har tilgang til de mest prestisjetunge tidsskriftene.
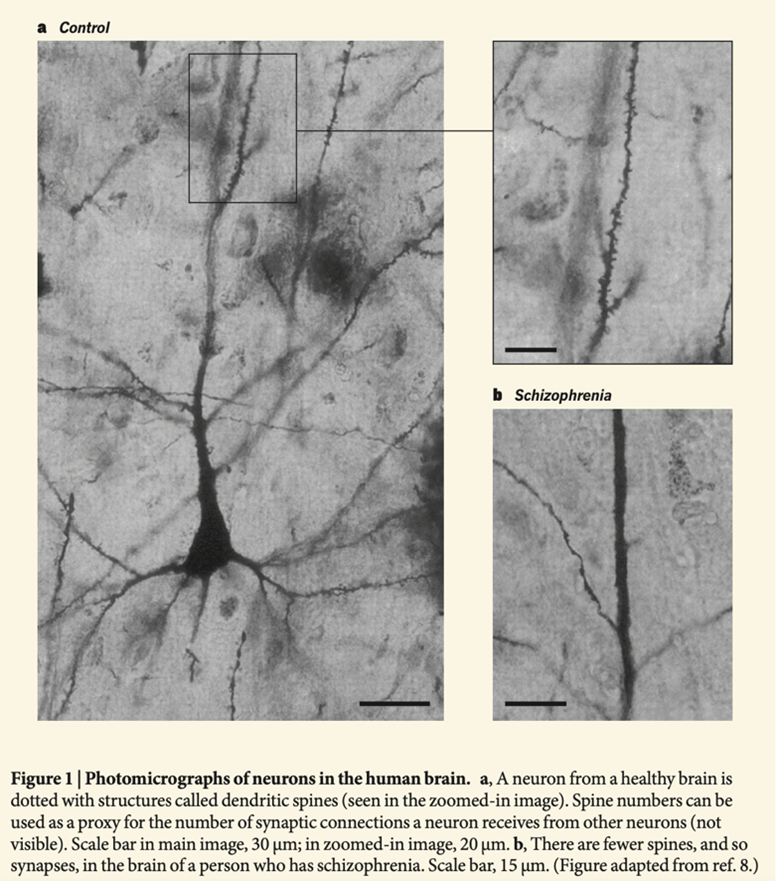
Steven McCarroll fra Broad Institute holdt et fantastisk foredrag på University of Massachusetts Neuroscience colloquium i mai 2019. Han viste spennende studier med nye tilnærminger til store genetiske data. Som innledning til et lysbilde om schizofreni viste han en normal dendritt (nervecelle-utløper, overs. anm.) med karakterisiske «pigger» og en «schizofren» dendritt nesten uten disse piggene (figur 5) fra en artikkel av Garey (1998), som McCarrolls kolleger har gjengitt i Nature News and Views (Johnson og Stevens, 2018). Jeg spurte McCarroll om bildet, siden det antyder at det er svært store forskjeller – men han bare siterte artikkelen og virket ubekymret over sannhetsgehalten. For meg tydet dette på at McCarroll var forutinntatt i en fortelling om at det som forårsaker «schizofreni», er forbundet med betydelig tap av dendrittiske pigger. Så jeg undersøkte saken, og her er hva jeg fant.
Fremtredende nevrologer, deriblant Eric Kandel (2018), hevder at tettheten av kortikale pigger er redusert i schizofrene hjerner i område 46 – akkurat der de ønsker å lokalisere opprinnelsen til «sykdommen». Disse påstandene er basert på Glantz og Lewis (2000) som brukte «Golgi rapid»-impregnering av vevs-skiver fra dette området på hjerner tatt ut i mer enn 15 timer post mortem. Forfatterne valgte ut nevroner for å telle pigger på de basilære dendrittene til pyramidale nevroner i lag 3 (de apikale dendrittene ble skåret bort). De rapporterte om statistisk signifikans, med ca. 22 % lavere tetthet av pigger i schizofrene hjerner. I en senere artikkel av Lewis og kolleger (Sweet et al. 2009) rapporteres det om lignende reduksjoner av pigger i auditive områder i postmortem-hjerner der eierne hadde fått diagnosen «schizofren» og led av hørselshallusinasjoner.
Glantz og Lewis spekulerer i hvordan disse forskjellene kan forklare symptomer på schizofreni og foreslår molekylærbiologi rettet mot disse dentritt-piggene som et terapeutisk mål. Lawrence Garey (1998), som bruker en lignende metode, rapporterer en ti ganger større forskjell. Lewis et al. siterer Garey, men ikke størrelsesordenforskjellen av funnene. Gjengivelsen av Gareys «schizofrene dendritt» i Nature News and Views-artikkelen fra 2018 nevner heller ikke den ti ganger større forskjellen mellom de to studiene. Hypotesen om at noens forstyrrede tanker og sanseopplevelser under schizofreniepisoder skyldes utilstrekkelige dendrittiske pigger på disse basilære dendrittene i lag 3-pyramidecellene, hviler altså på tre grovt avvikende studier av grovt forringet vev.
Kandels bok siterer disse artiklene som om de var sanne, og illustrerer påstanden med en overdrevet tegning av den antatte forskjellen mellom normale og schizofrene dendritter. Dessuten lokaliserer Kandel forskjellene til de apikale dendrittene, ikke de basale, slik det står i originalartiklene. Dette er rett og slett falske nyheter – produsert av en nobelprisvinnende psykiater med kommersielle interesser.
Dette er rett og slett falske nyheter – produsert av en nobelprisvinnende psykiater med kommersielle interesser
Forskere som vet mye om den genetiske analysen, men som aldri har brukt Golgi-metoden, hevder at den velger ut nevroner «tilfeldig» – noe som er langt fra korrekt. Metoden er lunefull og ukontrollerbar. Nevroanatomene vet at visse typer nevroner forekommer hyppig og andre typer sjelden – langt fra deres faktiske representasjon i hjernen. Da jeg spurte Javier DeFelipe (direktør ved Cajal-instituttet), som er ekspert på slike nevron-pigger i hjernebarken om påliteligheten til Garey- og Lewis-studiene, gitt den oppgitte forsinkelsen [med å ta ut vevsprøvene] post mortem, svarte han: «Helt oppriktig, det er vanskelig å tro på disse artiklene med de metodene de brukte…»
Det er urovekkende at denne innflytelsesrike og mye omtalte hypotesen (schizofreni er kausalt relatert til tap av pyramidale dendrittiske pigger) hviler på disse tre ynkelig svake artiklene med ti ganger så forskjellige resultater. Hvorfor har dette fagfeltet – for eksempel ved Broad Institute – lagt sin kritiske sans på hylla? Senere leste jeg David Lindens teknisk utmerkede artikkel som viser at ovariektomi hos mus kan redusere piggene på kortikale nevroner med rundt 25 % uten åpenbar dekompensering (Ye et al., 2019). Og rapporten fra DeFelipe et. al. (2008) viser med egnede metoder at menn har 52 % større tetthet av pigger i lag 5 enn kvinner, og totalt sett 33 % større tetthet. Det ser ut til at tettheten av dendrittiske pigger kan være sterkt modulert på ulike måter som vi i dag har tilnærmet ingen kunnskap om.
Likevel hevder Glausier og Lewis (2013) «Disse [psykiske] funksjonstapene avspeiler endrede nervebaner i, og mellom, flere hjerneområder som helt eller delvis skyldes mangel på dendrittiske pigger… Altså: selv om resultatene ikke er konklusive, støtter tilgjengelig evidens ideen om at mangel på dendrittiske pigger sannsynligvis utgjør det nevroanatomiske substratet for kognitive forstyrrelser ved schizofreni, og at det ikke er en sekundær følgetilstand av sykdommen».
Sannsynligvis vil denne hypotesen om at schizofreni skyldes en «kvisting» av dendrittene etter hvert gå opp i røyk fordi den oppsto ut av ingenting. Men hva var det som drev og opprettholdt den i utgangspunktet? Jeg vil antyde at den representerer en besluttsomhet om å finne en fysisk forklaring på mentale forstyrrelser og til å gripe ethvert halmstrå som kan støtte denne tilnærmingen. Kanskje er dette halmstrået drevet av jakten på finansiering – det høres bra ut å ha en spesifikk hypotese. Men det er kanskje på tide at nevrovitenskapen gir slipp på denne, sammen med dopaminhypotesen og serotoninhypotesen.
Johnson og Steven Hyman (begge ved Broad Institute, der Hyman er direktør for Stanley Center for Psychiatric Research) skriver i en anmeldelse fra 2022:
Hypotesen om «kvisting» av dendrittene får fotfeste.
Ideen om at forstyrret beskjæring av nevronforbindelser i hjernen i ungdomsårene er en årsak til schizofreni, ble foreslått i 1983. Den viste seg å være forutseende, noe senere avbildnings-, genetisk og molekylær forskning har vist.»
Men ideen viste seg likevel ikke å være forutseende, for mot slutten av lederartikkelen skriver de:
«To av grunnpilarene i Feinbergs hypotese synes uangripelige: 1) at menneskets nevroutvikling fortsetter gjennom det andre og inn i det tredje tiåret etter fødselen, og 2) at det samme aldersintervallet, sen ungdomstid og tidlig voksen alder, representerer en periode med bemerkelsesverdig sårbarhet for schizofrenispektrumforstyrrelser og andre psykiske lidelser (2). En vellykket undersøkelse av «kviste»-hypotesen for schizofreni er etter vår mening avhengig av en bedre forståelse av ungdomshjernen. En omformulering av «kviste»-hypotesen til en mer generell hypotese om hjernens utvikling i ungdomsårene vil bidra til å løse den vedvarende debatten om schizofreni som en nevroutviklingsforstyrrelse: Hvis hjernens utvikling ikke er fullført før etter ungdomsårene, er schizofreni en nevroutviklingsforstyrrelse, selv om patogenesen i stor grad forklares av postnatale mekanismer (både genetiske og miljømessige). Enda viktigere er det at denne innrammingen understreker hullene i forståelsen av nevrotypisk hjerneutvikling hos ungdommer.»
Legg merke til at de i alt dette ordgyteriet ikke oppsummerer de faktiske bevisene som kobler beskjæring av nevronpiggene hos ungdom til schizofreni. Denne hypotesen fremmes av andre grunner enn evidens. Hva hindret Johnson og Hyman i å anerkjenne de publiserte 10-dobbelte forskjellene mellom ulike studier av menneskehjerner? Det kan være på tide å følge pengene – ved å legge merke til det i avsnittet «Mulige interessekonflikter»: SEH [Hyman] har økonomiske interesser i Voyager Therapeutics, Q-State Bio-sciences, Emugen, Janssen og F-Prime Capital.
Her gjengis korrespondansen min med David Linden og McCarroll i 2019, som (i) utdyper Lindens tvil om hypotesen og antall pigger, og (ii) viser McCarrolls erkjennelse av at han ikke bør reklamere for Lewis et al-studiene.
David Linden:
«Jeg deler mange av dine bekymringer når det gjelder sammenhengen mellom tettheten av pyramidale nevroner og schizofreni. Det finnes en veletablert litteratur som viser at «pigg»-tettheten i hippocampus og enkelte neokortikale pyramidale nevroner, i hvert fall hos rotter og aper, varierer med ca. 25-30 % i løpet av østrogensyklusen, og likevel er de kognitive og affektive endringene som følger med disse endringene, subtile. På samme måte fører ovariektomi hos hunnrotter og kastrering hos hannrotter, mus og aper til et omfattende tap av pyramidale nevroner på ca. 30 %, noe som reverseres av henholdsvis tilført E2 eller T. Igjen er de kognitive og affektive endringene subtile, noe som taler mot en enkel sammenheng med tetthet av nevronpigger (min utheving).
Og du har selvfølgelig rett i at Golgi-reaksjonen ikke er tilfeldig. Det beste eksemplet på dette er kanskje den unipolare børstecellen i lillehjernen, som har en vanvittig, unik form, men som Cajal, Golgi, Lorente de No osv. fullstendig overså fordi den reagerte dårlig med Golgi-fargen. Først Enrico Mugnaini fant den ved hjelp av calretinin-antistoffer på 1990-tallet. (11/04/19; redigert for kortfattethet)»
Steve McCarroll:
«Kjære Peter og David,
Jeg liker denne korrespondansen og må si at jeg er enig med dere begge. Fagfeltet var for raskt ute med å gjøre bildet fra Lewis-artikkelen til et ikonisk bilde på schizofrenipatologi. (Og jeg for min del kunne godt slutte å bidra til det i mine egne seminarer).
Våre data om C4 er forenlige med mange mulige biologiske tolkninger; fokuset på tolkningen «beskjæring i ungdomsårene» er etter min mening forhastet med tanke på bevis av den typen David Linden har beskrevet, og også den svært reelle muligheten for at den klassiske komplementbanen har flere nevrobiologiske funksjoner utover beskjæring.
Og jeg mener også at fokuset på prefrontal cortex (f.eks. BA46) kan ha vært forhastet – ja, dens funksjon er svekket ved schizofreni, men det er også andre hjernefunksjoner, og vi bør i større grad vurdere muligheten for at patologi starter i andre hjerneområder (inkludert thalamus, striatum og/eller myelin) og forplanter seg til andre dysfunksjoner via endringer i kretser.
Hvis det er én feil som vitenskapen kan gjøre om og om igjen, er det å prøve å koble sammen punktene før vi egentlig vet nok til å se hva som er de riktige koblingene (11.04.19).»
Likevel rapporterer McCarrolls gruppe (Yilmaz et al., 2021) to år senere at overuttrykk av C4A «reduserte tettheten av dendritt-pigger». I deres figur 5 (nedenfor) indikerer panel g at forskjellene er ganske små, spesielt med tanke på hvor viktige de er for hypotesen, men diskusjonen hevder en sammenheng mellom atferdsendringer som de sammenligner med schizofreni hos mennesker og den antatte «beskjæringen».
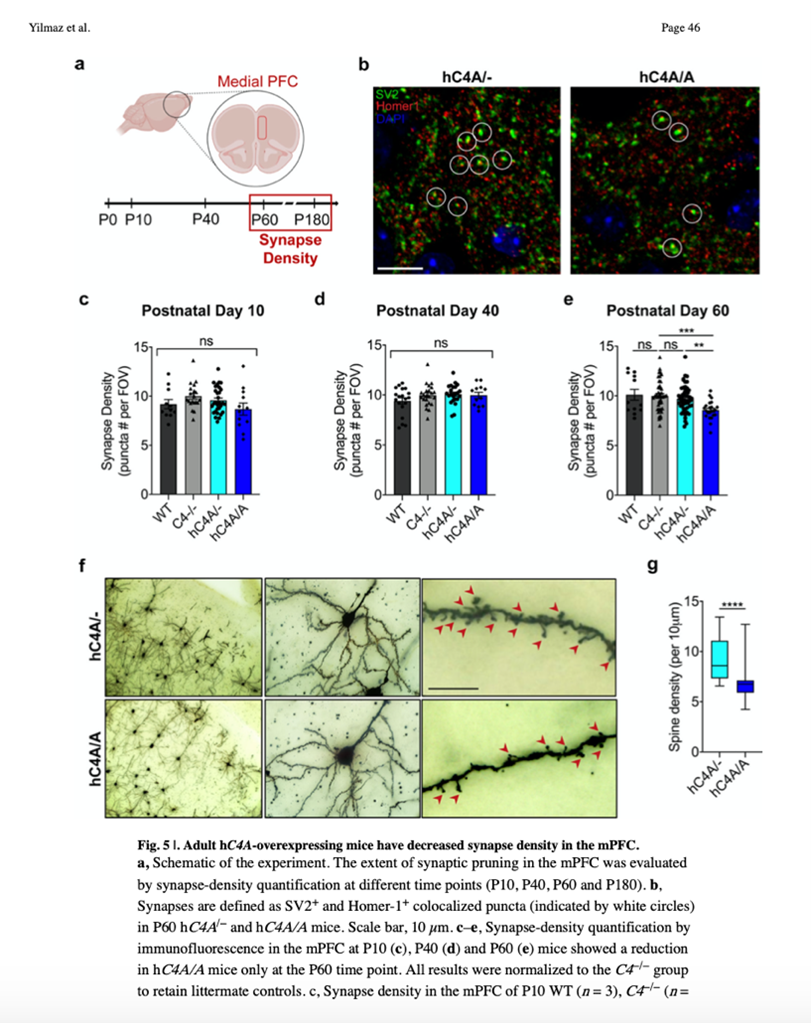
Fra artikkelens diskusjon:
«Våre data tyder altså på at den overdrevne elimineringen av synapser etter overuttrykk av C4A har patologiske konsekvenser for hjernens utvikling, mens C4 ikke er nødvendig eller har kompenserende veier for normal hjerneutvikling i mPFC. Bruk av terapeutiske strategier rettet mot nedregulering av C4 kan derfor forebygge og håndtere den unormale fysiologien som oppstår som følge av C4A-overuttrykk, uten å forvrenge de endogene synaptiske raffineringsprosessene i hjernen.»
Kort sagt, til tross for McCarrolls private innrømmelse av svakheten ved beskjæringshypotesen, hevder han den uforbeholdent på trykk og foreslår terapeutiske strategier. Artikkelen fortsetter å referere til de falske Lewis-artiklene.
Jeg forstår at McCarroll og Broad gjør fantastisk arbeid. Jeg er ikke motstander av GWAS eller molekylære undersøkelser av genetiske bidrag til mentale forstyrrelser. Men jeg protesterer på det sterkeste når fremtredende nevrovitenskapsmenn fremmer teorier som går langt utover det dataene deres gir grunnlag for, og deretter begynner å snakke om terapeutiske strategier. Jeg har vært vitne til dette gjennom hele mitt yrkesaktive liv, så tilgi meg hvis jeg mistenker at det lurer et selskap med risikokapital i bakgrunnen.
Jeg protesterer på det sterkeste når fremtredende nevrovitenskapsmenn fremmer teorier som går langt utover det dataene deres gir grunnlag for
En stor GWAS (Schizophrenia Working Group, 2014) identifiserte et «risikolokus», dopaminreseptoren DRD2, som binder antipsykotika. Men det ble også identifisert mange flere (totalt 108), inkludert glutamatergiske locus, v-gated Ca-kanaler og varianter for synaptisk plastisitet. Hver felles variant som er assosiert med en psykisk lidelse utgjør en svært liten del av den totale variansen. Så selv om McCarroll et al. har rett i at oppregulering av C4A reduserer piggtettheten i beskjeden grad – godt innenfor kjente variasjoner – kan vi da forvente at det «forårsaker schizofreni» – eller at det bidrar ørlite til sannsynligheten? McCarroll og hans kolleger (Yilmaz et al., 2021) etterlater inntrykk av at C4A spiller en kausal rolle, og ikke bare en ubetydelig rolle.
En kortfattet personlig historie om psykofarmakologi og ECT
På 1960-70-tallet, da «antipsykotiske» legemidler ble introdusert, var en av de oppdagede farmakologiske effektene antagonisme av dopaminreseptorer (det var også histaminantagonisme, men det ble i stor grad ignorert). Psykiatrien oppfant derfor «dopaminhypotesen om schizofreni» – for mye dopamin – og «behandlet» med dopaminantagonister. Men selv om medikamentene undertrykte visse aspekter ved de mentale forstyrrelsene og gjorde det lettere å «håndtere» dem, forverret de andre aspekter og forårsaket varige hjerneskader. På slutten av 1970-tallet led 25-50 % av pasientene på statlige sykehus av permanent tardiv dyskinesi. Igjen vitnet jeg i Federal District Court, og denne gangen vant vi! (Sterling, 1979; tilgjengelig på https://www.researchgate.net/profile/Peter-Sterling-3/research)
Denne seieren ble raskt opphevet av ankedomstolen, som etter bare noen minutters vitnemål slo fast at dersom dommen ble stående, ville det være det samme som å involvere de føderale domstolene i alle beslutninger om psykiatriske legemidler. Psykiatrien gikk gradvis bort fra dopaminhypotesen (Insel, 2022), men fortsetter å forskrive «andregenerasjons antipsykotika» som demper noen psykiske forstyrrelser, men som også forstyrrer stoffskiftet og forårsaker stor vektøkning, sløvhet, type 2-diabetes og så videre. For å gjøre det helt klart: Dagens forskrivning av «antipsykotika» har ingen nevrovitenskapelig begrunnelse. Det er rett og slett en empirisk behandling som bør vurderes ut fra nytte og kostnader (både på kort og lang sikt), uten at man pretenderer å rettferdiggjøre disse medikamentene ut fra nevrovitenskap.
Dagens forskrivning av «antipsykotika» har ingen nevrovitenskapelig begrunnelse
Fra 1970-tallet ble depresjon, angst og tvangslidelser behandlet med benzodiazepiner, men de viste seg å være både vanedannende og dødelige når de ble blandet med andre stoffer, for eksempel alkohol. På slutten av 1980-tallet var farene åpenbare, og patentene var i ferd med å løpe ut. Det var da de såkalte SSRI-ene («selektive serotoninreopptakshemmere») ble introdusert og markedsført fremfor benzodiazepiner.
Her er Dr. Siddiqi som tvitrer til meg (@whatishealth21) i 2022 for å forklare nedlatende at «benzos» bare skrives ut av allmennleger, pluss noe tull om at GABA ligner insulin.
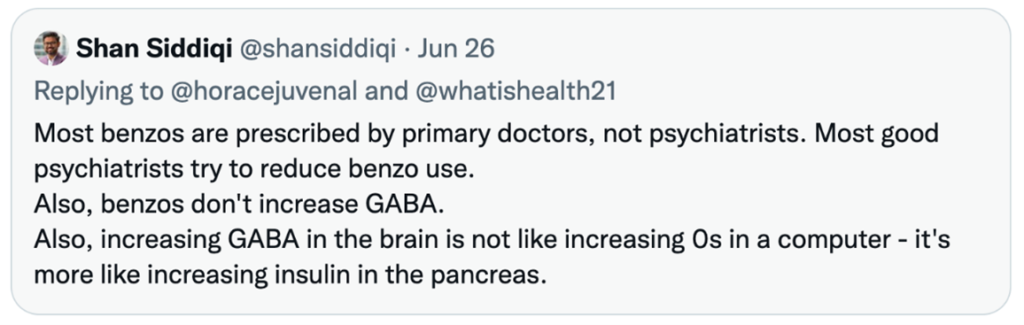
Jeg bekreftet synet hans på benzos med en annen erfaren psykiater, og det passer inn i mønsteret: promotér en ny «behandling» for hjernen, og snik unna når det dukker opp bevis for at den er ineffektiv og påfører skade. De samme psykiaterne som en gang lovpriste ECT som fullstendig trygt og effektivt, lovpriser nå TMS på samme måte. For å promotere TMS har de dessuten endelig erkjent at ECT virkelig gjorde stor skade. Skadene var helt forutsigbare, siden ECTs kortsiktige effekt på humøret krever at man fremkaller grand mal-anfall over flere økter, ofte etterfulgt av tilbakefall og gjentatte ECT-behandlinger.
Her vil jeg vise til Suzanne Corkins studie på slutten av 1970-tallet av utfall som hun korrelerte med antall ECT-behandlinger, og Irving Janis’ oppfølging av ECT som viste vedvarende hukommelsestap (Sterling, 1978; Sterling, 2000). Da jeg leste Tom Insels Healing (2022), ble jeg rystet over at han ikke anerkjenner at ECT, som han eufemistisk kaller en «reboot», innebærer anfall som krever at pasienten lammes med korttidsvirkende nevromuskulær blokkering, intuberes og holdes i respirator. Like rystende er Karl Deisseroths Connections (2021), som ukritisk hevder at ECT er en terapeutisk suksess. (For min oppsummering av skadene av ECT, se Sterling, 2000). Etter å ha vitnet i ulike delstatsparlamenter om virkningene av ECT og publisert det ovennevnte, får jeg mange henvendelser fra mennesker som anser seg som «ofre» for ECT. Psykiaterne skylder naturligvis på at de er deprimerte.
Om TMS vil vise seg å være ufarlig i det lange løp, kan vi ikke vite. TMS hevdes for eksempel å øke «synaptisk plastisitet». Selv om det skulle stemme, er det bra i det lange løp? Kanskje er det en grunn til at hjernen deler ut sine plastiske øyeblikk med omhu i nevral tid og rom.
For å selge SSRI-preparatene var det beleilig å dikte opp en historie om at depresjon, angst og tvangslidelser «skyldes» for lite serotonin, fordi det økes av SSRI-preparatene. SSRI-preparatet paroksetin (Paxil) påvirker imidlertid ikke bare serotonin, men også dopamin, noradrenalin og histamin. Så selv om paroksetin har blitt markedsført som et serotoninpreparat, vet ikke hjernen dette: Den justerer ganske enkelt mange transmittersystemer (inkludert 14 typer serotoninreseptorer) fordelt over hele hjernen og i perifert vev og blod. For en legemiddelselger er dette «bivirkninger», men for en hjerne som allerede sliter med mentale og atferdsmessige forstyrrelser, må paroksetin være litt av en utfordring.
Etter å ha markedsført SSRI som bedre enn avhengighetsskapende «benzos», erkjenner psykiatrien og Big Pharma nå at de er avhengighetsskapende, selv om de kaller det «seponeringssyndrom». Her er en melding til meg fra professor G. Fava, avtroppende redaktør for Psychotherapy and Psychosomatics: «Overgangen fra benzoer til SSRI var rent kommersiell (ingen patent for benzoer og patenter for SSRI). Det har vært et spektakulært propagandanummer, for det finnes ikke en eneste studie som viser at SSRI er mer effektive.»
Så utviklet historien seg rundt MDD, såkalt Major Depressive Disorder. Denne lidelsen diagnostiseres ved hjelp av en sjekkliste over symptomer med en vilkårlig terskel – så mange kryss, og du «har» MDD. Dette er ikke i tråd med det vitenskapelige resonnementet som så mange, siden Francis Bacon, har arbeidet hardt for å etablere. MDD er bare en haug med psykiatere som finner på ting, som Fried og kolleger (2022) på en fantastisk måte har beskrevet. Etter et vilkårlig antall forsøk på å hjelpe den som lider, blir MDD dessuten erklært «uhelbredelig» eller «behandlingsresistent», og det er da «behandlingene» blir medisinske. De opprinnelige beskrivelsene til Freeman og Watts og alle de gamle lobotomistene forteller den samme historien: Uhelbredelig. Av med prefrontal cortex. Jeg har venner som har vært deprimerte i 30 år og deretter blitt friske, så det finnes ikke noe som heter uhelbredelig. At psykiske lidelser, inkludert alvorlige depresjoner, går opp og ned, er dokumentert av Caspi et al. (2020) i deres store, longitudinelle studie over fire tiår.
Et annet sted gjennomgår jeg hvordan nevroavbildnings- og genomomfattende assosiasjonsstudier ikke har klart å skille grupper med diagnosen MDD fra grupper som betegnes som «friske» (Sterling, 2022). Jeg siterer også den nylige gjennomgangen til Moncrieff og kolleger (2022), som konkluderer med at hypotesen om utarming av transmittere ved depresjon ikke støttes, og at antidepressiva for de fleste ikke gir noen stor fordel sammenlignet med placebo.
Konklusjoner
(1) Dagens medikalisering av all sosial og psykologisk lidelse kan ikke rettferdiggjøres ut fra den biologien vi kjenner i dag.
(2) Derfor er all manipulering med menneskehjernen fra barndommen og fremover basert på ville empiriske gjetninger – det hevdes at effekten «virker» i løpet av kort tid, og derfor tas det i bruk og markedsføres av kommersielle grunner og av hensyn til sosial kontroll.
(3) I løpet av de 50 årene jeg har fulgt slike behandlinger, har jeg observert at ingen av dem virker på lang sikt, men at de i mellomtiden forårsaker betydelige hjerneskader. Dessuten fratar de de syke følelsen av egen handlekraft.
(4) De aller mest effektive tiltakene for å forebygge og avhjelpe psykisk «sykdom» og fortvilelsesdød er sosiale: stabile boliger for dem som ikke klarer seg uten hjelp, støtte til svangerskapsomsorg og barnepass, støtte til familier, reduksjon av utbredt seksuelt misbruk i barndommen, utdanning for unge voksne som fører til anstendig arbeid med anstendig lønn, betalte ferier, tilgang til natur, for eksempel nabolagsparker (South et al, 2021).
(5) Det nevrovitenskapelige miljøet har blitt kraftig korrumpert av drømmer om ære og penger. Legg merke til at fyren vi ikke kan stole på når det gjelder Twitter, er den samme fyren som forbereder seg på å koble hjernen vår til sin implanterbare enhet, Neuralink.
****
Referanser
Alonso-Nanclares L, Gonzalez-Soriano L, Rodriguez JR, and DeFelipe J (2008) Gender differences in human cortical synaptic density. Proc Nat. Acad. Sci.105:14615-14619. Biological Psychiatry 92:246–251
Darby RR, Horn A, Cushman F, and Fox MD. (2018). Lesion network localization of criminal behavior. Proc. Natl Acad. Sci. USA 115, 601–606.
Darby RR, Joutsa J, Burke MJ, and Fox MD. (2018). Lesion network localization of free will. Proc. Natl Acad. Sci. USA 115, 10792–10797.
Deisseroth, K. (2021) Projections: The New Science of Human Emotion. Random House. New York
Dobbs D (2018) Why a ‘Lifesaving’ Depression Treatment Didn’t Pass Clinical Trials. April 2018. https://www.theatlantic.com/science/archive/2018/04/zapping-peoples-brains-didnt-cure-their-depression-until-it-did/558032/.
Dougherty et al. (2015) A Randomized Sham-Controlled Trial of Deep Brain Stimulation of the Ventral Capsule/Ventral Striatum for Chronic Treatment-Resistant Depression. Biological Psychiatry 78:240–248
Drew L (2022) Wiring up the brain to beat depression. Nature. 608: S47-48.
Fried EI, Flake JK, and Robinaugh DJ (2022) Revisiting the theoretical and methodological foundations of depression measurement. Nature Reviews Psychology 1:358–368.
Garey LJ, Ong WY, Patel TS, Kanani M, Davis A, Mortimer AM, Barnes TRE, Hirsch SR. (1998) Reduced dendritic spine density on cerebral cortical pyramidal neu- rons in schizophrenia. J Neurol Neurosurg Psychiatry. 65:446-453.
Glantz LA and Lewis DA (2000) Decreased dendritic spine density on prefrontal cortical pyramidal neurons in schizophrenia. Arch Gen Psychiatry. 57:65-73
Glausier JR and Lewis DA (2013) Dendritic Spine Pathology in Schizophrenia Neuroscience 251: 90–107. https://doi.org/10.1038/s41591-022-01879-z.
He W, Shao L, Wang H, Huang H, Zhang S, Li C, Zhang C and Yi W (2022) Bilateral Anterior Capsulotomy for the Treatment of Refractory Somatic Symptom Disorder: A Case Report. Front. Integr. Neurosci. 15:721833. doi: 10.3389/fnint.2021.721833
Holland R, Kopel D, Carmel PW, and Prestigiacomo CJ (2017) Topectomy versus leukotomy: J. Lawrence Pool’s contribution to psychosurgery. Neurosurg Focus 43 (3):E7
Insel T (2022) Healing. Our path from mental illness to mental health. Penguin Press New York
Johnson MB and Hyman SE. (2022). A Critical Perspective on the Synaptic Pruning Hypothesis of Schizophrenia Pathogenesis. Biological Psychiatry 92:440–442.
Johnson MB and Stevens B (2018) Pruning hypothesis comes of age. Nature554:439
Kandel E (2018) The Disordered Mind. Farrar, Straus and Giroux New York
Klyachko VA and Stevens CF (2003) Connectivity optimization and the positioning of cortical areas. PNAS. 100: 7937–7941
Kross E (2021) Chatter: The Voice in Our Head, Why It Matters, and How to Harness It. Penguin Random House New York
Kolluri N, Sun Z, Sampson AR, Lewis DA. Lamina-specific reductions in dendritic spine density in the prefrontal cortex of subjects with schizophrenia. Am J Psychiatry. 2005; 162:1200–1202.
Moncrieff, J, Cooper RE, Stockman T, Amendola, S, Hengartner, MP, and Horowitz, MA (2022) The serotonin theory of depression: a systematic umbrella review of the evidence. Mol. Psychiatry (2022). https://doi.org/10.1038/s41380-022-01661-0
Nils R. Winter, et al. (2022) Quantifying Deviations of Brain Structure and Function in Major Depressive Disorder Across Neuroimaging Modalities. JAMA Psychiatry. doi:10.1001/jamapsychiatry.2022.1780
Ofer N, Benavides-Piccione R, DeFelipe J and Yuste R (2022) Structural Analysis of Human and Mouse Dendritic Spines Reveals a Morphological Continuum and Differences across Ages and Species. ENEURO.0039-22.2022 1–14.
Schizophrenia Working Group of the Psychiatric Genomics Consortium (2014) Biological insights from 108 schizophrenia-associated genetic loci. Nature. 511: 421-438.
Sheth, et al (2022). Deep Brain Stimulation for Depression Informed by Intracranial Recordings. Biological Psychiatry 92: 246-251
Siddiqi SH, Kording KP, Parvizi J and Fox MD (2022) Causal mapping of human brain function. Nature Reviews|Neuroscience|23: 361-375.
South EC, MacDonald J and Reina V. (2021) https://communityimpact.pennmedicine.org/greening-for-health-equity-in-black-and-brown-communities/ JAMA Network Open. 4:e2117067
Sterling P (1978) Ethics and effectiveness of psychosurgery. in: Controversy in Psychiatry. eds Brodie and Brady. WB Saunders Philadelphia.
Sterling P (1979) Psychiatry’s Drug Addiction. The New Republic. December 8, 1979
Sterling P (2000) ECT damage is easy to find if you look for it. NATURE | VOL 403 | 20
Sterling P (2002) Comments on Brain Damage and Memory Loss from Electroconvulsive Shock. Testimony to the New York State Legislature. https://www.researchgate.net/profile/Peter-Sterling-3/research
Sterling P (2022) A neuroscientist evaluates the standard biological model of depression. https://www.madinamerica.com/2022/10/neuroscientist-evaluates-depression/#
Sterling P (2020) What is Health? Allostasis and the Evolution of Human Design. MIT Press Cambridge.
Sterling P and Laughlin S (2015) Principles of Neural Design. MIT Press Cambridge.
Sweet RA, Henteleff RA, Zhang W, Sampson AR, Lewis DA. (2009) Reduced dendritic spine density in auditory cortex of subjects with schizophrenia. Neuropsychopharm.; 34:374–389.
Valenstein ES (1986) Great and Desperate Cures Basic Books New York
Valenstein ES (1987) The history of lobotomy: a cautionary tale. Michigan Quarterly Review pp 417-437.
Veerle Visser-Vandewalle, et al (2022) Deep brain stimulation for obsessive–compulsive disorder: a crisis of access. Nature Medicine | www.nature.com/naturemedicine
Ye Z, Cudmore RH, Linden, DJ (2019) Estrogen-dependent functional spine dynamics in neocortical pyramidal neurons of the mouse. J. Nsci 39:4874-4888.
Yilmaz M, Yalcin E, Presumey J, Aw E, MaM, Whelan CW, Stevens B, McCarroll SA, and Carroll MC. (2021) Overexpression of schizophrenia susceptibility factor human complement C4A promotes excessive synaptic loss and behavioral changes in mice. Nat Neurosci. 24: 214–224. doi:10.1038/s41593-020-00763-8.




